
多发性骨髓瘤(MM)
二、骨髓象特征
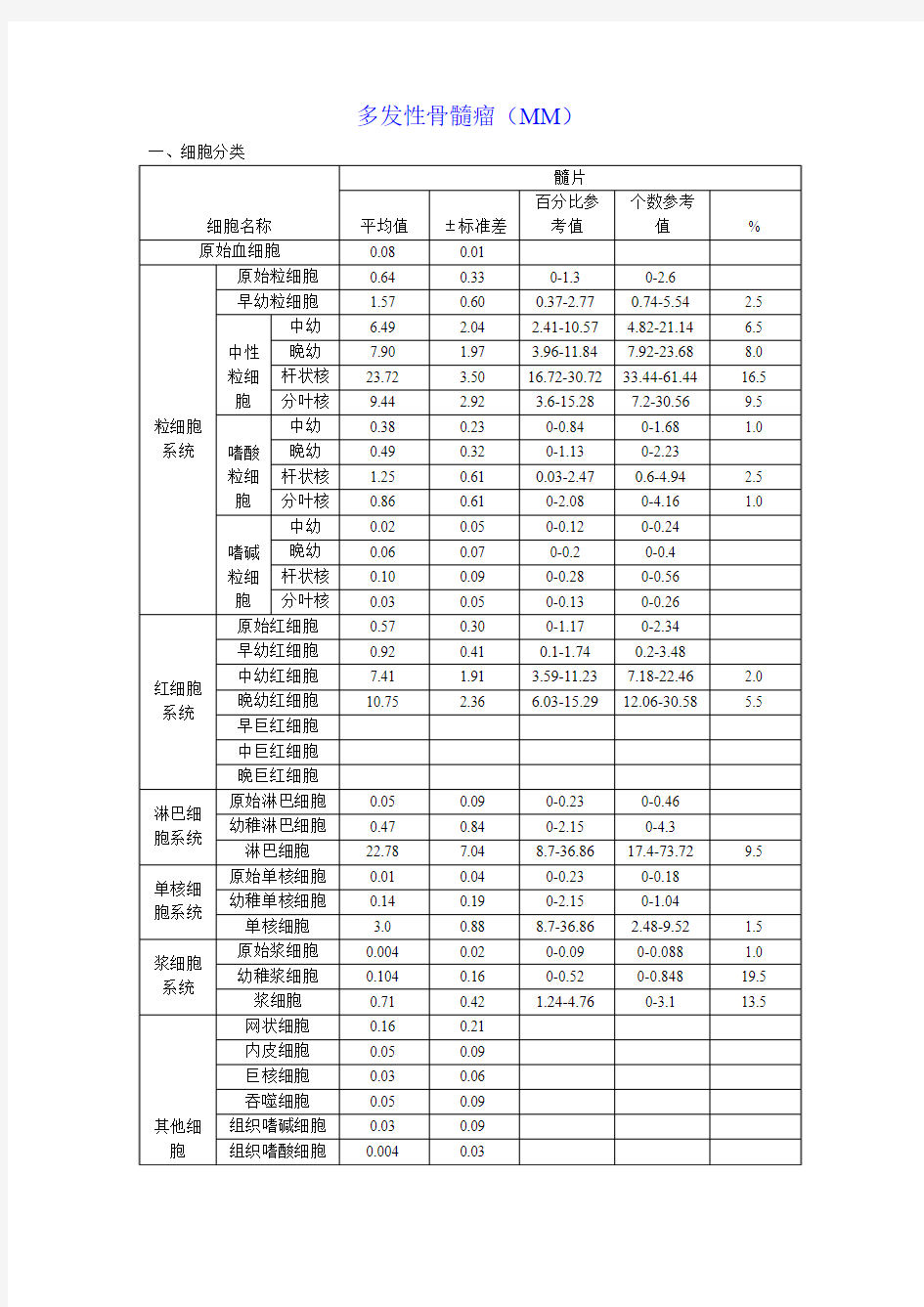
1.取材满意,涂片制备良好,染色良好。
2.骨髓片有核细胞增生活跃,粒/红=6.33∶1。
3.红细胞系约占7.5%,比例明显减少,以中晚幼红为主,形态未见异常,成熟红细胞大小
正常,呈缗钱样排列。
4.粒细胞系约占47.5%,各阶段粒细胞比例和形态无明显异常。
5.淋巴系约占9.5%,以成熟淋巴细胞为主。
6.单核细胞比例无明显增减。
7.浆细胞系约占34%,其中原浆1%,幼浆19.5%,成熟浆13.5%,幼浆细胞圆形或椭圆形,
胞体大小不均,外形不规则,有伪足,胞核呈圆形,多偏位,偶见双核或多核,染色质细致呈网状,有1-2个核仁,胞浆丰富,边缘不整齐,呈灰蓝色,不透明,偶见含有浅蓝色空泡的葡萄状细胞。
8.全片巨核细胞约21个,分类以颗粒巨、产板巨为主,见裸核3个,血小板成堆存在,
易见。
9.全片未见其他明显异常细胞和寄生虫。
三、尿蛋白++,尿糖—,本周蛋白+。
四、血清学检查:血清肌酐115μmol/L,血清尿酸490μmol/L,血清钙4mmol/L,血清无
机磷2.8mmol/L,血清碱性磷酸酶150μ/L,血清总蛋白100g/L,血清白蛋白40g/L。
五、血象:Hb 115g/L,WBC 6.4×109/L,分类:中性杆状核粒细胞9%,中性分叶核粒细胞
50%,淋巴细胞34%单核细胞6%,PLT 189×109/L。
六、临床资料
1.主诉:长期骨骼疼痛,最近乏力,消瘦,发热就诊。2年前运动时腰疼,下肢疼,当地医院按坐骨神经痛治疗效果不佳。一年前背痛,胸痛,按老年性肩周炎治疗效
果不明显。食欲,睡眠不好。
2.体征:轻度贫血貌,颜面水肿,皮肤干燥,无出血、黄疸。颈部淋巴结肿大,肝、脾未触及,胸骨、肋骨压痛明显,脊椎轻度叩痛,体温℃37.6。
七、诊断:根据骨髓片形态,结合临床表现和其他实验室检查结果,诊断为MM(Ⅱ型,幼
稚浆细胞型)。
多发性骨髓瘤(MM)
二、骨髓象特征 1.取材满意,涂片制备良好,染色良好。 2.骨髓片有核细胞增生活跃,粒/红=6.33∶1。 3.红细胞系约占7.5%,比例明显减少,以中晚幼红为主,形态未见异常,成熟红细胞大小 正常,呈缗钱样排列。 4.粒细胞系约占47.5%,各阶段粒细胞比例和形态无明显异常。 5.淋巴系约占9.5%,以成熟淋巴细胞为主。 6.单核细胞比例无明显增减。 7.浆细胞系约占34%,其中原浆1%,幼浆19.5%,成熟浆13.5%,幼浆细胞圆形或椭圆形, 胞体大小不均,外形不规则,有伪足,胞核呈圆形,多偏位,偶见双核或多核,染色质细致呈网状,有1-2个核仁,胞浆丰富,边缘不整齐,呈灰蓝色,不透明,偶见含有浅蓝色空泡的葡萄状细胞。 8.全片巨核细胞约21个,分类以颗粒巨、产板巨为主,见裸核3个,血小板成堆存在, 易见。 9.全片未见其他明显异常细胞和寄生虫。 三、尿蛋白++,尿糖—,本周蛋白+。 四、血清学检查:血清肌酐115μmol/L,血清尿酸490μmol/L,血清钙4mmol/L,血清无 机磷2.8mmol/L,血清碱性磷酸酶150μ/L,血清总蛋白100g/L,血清白蛋白40g/L。 五、血象:Hb 115g/L,WBC 6.4×109/L,分类:中性杆状核粒细胞9%,中性分叶核粒细胞 50%,淋巴细胞34%单核细胞6%,PLT 189×109/L。 六、临床资料 1.主诉:长期骨骼疼痛,最近乏力,消瘦,发热就诊。2年前运动时腰疼,下肢疼,当地医院按坐骨神经痛治疗效果不佳。一年前背痛,胸痛,按老年性肩周炎治疗效 果不明显。食欲,睡眠不好。 2.体征:轻度贫血貌,颜面水肿,皮肤干燥,无出血、黄疸。颈部淋巴结肿大,肝、脾未触及,胸骨、肋骨压痛明显,脊椎轻度叩痛,体温℃37.6。 七、诊断:根据骨髓片形态,结合临床表现和其他实验室检查结果,诊断为MM(Ⅱ型,幼 稚浆细胞型)。
【标准与讨论】中国多发性骨髓瘤诊治指南(2017年修订) 作者:中国医师协会血液科医师分会中华医学会血液学分会中国医师协会多发性骨髓瘤专业委员会本文刊于:中华内科杂志, 2017,56(11) : 866-870 多发性骨髓瘤(multiple myeloma,MM)是一种克隆性浆细胞异常增殖的恶性疾病,在很多国家是血液系统第2位常见恶性肿瘤,多发于老年,目前仍无法治愈。随着新药不断问世及检测手段的提高,MM的诊断和治疗得以不断改进和完善,每两年一次的中国MM诊治指南的更新对于提高我国MM 的诊治水平具有重要意义。 临床表现MM常见的症状包括骨髓瘤相关器官功能损伤的 表现,即'CRAB'症状[血钙增高(calcium elevation),肾功能损害(renal insufficiency),贫血(anemia),骨病(bone disease),详见诊断标准],以及淀粉样变性等靶器官损害等相关表现。诊断标准、分型、分期一、诊断所需的检测项目(表1)[1,2]对于临床疑似MM的患者,针对MM疾病要完成基本检查项目的检测,有条件者可进行对诊断病情及预后分层具有重要价值的项目检测。 二、诊断标准参考美国国立综合癌症网络(NCCN)及国际骨髓瘤工作组(IMWG)的指南[3],诊断无症状骨髓瘤(冒烟型骨髓瘤)和有症状骨髓瘤(活动性骨髓瘤)的标准见表2,表3。三、
分型依照异常增殖的免疫球蛋白类型分为:IgG型、IgA型、IgD型、IgM型、IgE型、轻链型、双克隆型以及不分泌型。进一步可根据轻链类型分为κ型和λ型。 四、分期按照传统的Durie-Salmon(DS)分期体系[4]和修订的国际分期体系(R-ISS)[5]进行分期(表4,表5)。 鉴别诊断MM需与可出现M蛋白的下列疾病鉴别:意义未明的单克隆丙种球蛋白病(MGUS)、华氏巨球蛋白血症(WM)、冒烟型WM及IgM型MGUS、AL型淀粉样变性、孤立性浆细胞瘤(骨或骨外)、POEMS综合征、反应性浆细胞增多症(RP)、浆母细胞性淋巴瘤(PBL)、单克隆免疫球蛋白相关肾损害(MGRS)[6],骨损害需与转移性癌的溶骨性病变等鉴别。其中,MGRS是由于单克隆免疫球蛋白或其片段导致的肾脏损害,其血液学改变更接近MGUS,但出现肾功能损害,需要肾脏活检证明是M蛋白沉积等病变所致。MM的预后评估与危险分层MM在生物学及临床上都具有明显的 异质性,建议进行预后分层。MM的精准预后分层仍然在研究探索中[7,8]。 MM的预后因素主要可以归为宿主因素、肿瘤特征和治疗方式及对治疗的反应3个大类,单一因素常并不足以决定预后。宿主因素中,年龄、体能状态和老年人身心健康评估(geriatric assessment,GA)评分可用于评估预后。肿瘤因素中, Durie-Salmon分期主要反映肿瘤负荷与临床进程;R-ISS主
【摘要】目的探讨nhl骨髓侵犯的临床特点以及与血液学之间的关系。方法分析 95例nhl骨髓侵犯患者的临床资料,进行常规骨髓穿刺和血液学检查。结果发生骨髓侵犯病例中i 期4例(4.2%), ii期12例(12.6%),ⅲ期36例(37.9%),ⅳ期43例(47.4%);病理类型以小淋巴细胞性,弥漫型裂细胞性(改为:弥漫性大b细胞型淋巴瘤)和淋巴母细胞性淋巴瘤多见;纵隔淋巴结肿大、脾脏肿大和脾受侵患者易发生骨髓侵犯;骨髓侵犯患者外周血中贫血56例(58.9%),血小板减少42例(44.2%),白细胞减少27例(28.4%),白细胞增高49例(51.6%),以贫血多见;三项均异常30例(31.6%),至少一项不正常65例(68.4%),淋巴瘤细胞白血病患者外周血象异常发生率高于骨髓浸润患者,尤其是白细胞增高或三项均异常者更常见于白血病;66例(69.5%)外周血分类中发现异常细胞;骨髓侵犯化疗有效率65.2%,中位生存期11.5个月。结论nhl患者发生骨髓侵犯与临床分期、病理类型和受累部位相关,外周血象多有异常,应常规对初诊nhl患者进行骨髓检查,并要经常检测外周血象。 【关键词】 nhl;骨髓侵犯;血液学 0引言 恶性淋巴瘤(malignant lymphoma,ml)是一种原发于淋巴结或结外淋巴组织的恶性肿瘤,分为霍奇金淋巴瘤(hodgkin’s disease,hd)和非霍奇金淋巴瘤(non hodgkin′s disease,nhl)两类,临床上以nhl多见,且nhl在晚期易侵犯骨髓。我院自1996年~2006年共收治的549例nhl患者,发生骨髓侵犯95例,现对其临床资料进行分析,以探讨nhl 骨髓侵犯的临床特点以及与血液学之间的关系。 1资料与方法 1.1一般资料95例nhl骨髓侵犯患者,男性75例,女性20例,男女比例为3.75∶1;发病年龄4~68岁,平均年龄36.4岁;全部病例均经病理、免疫组化及骨髓穿刺确诊。骨髓穿刺前临床分期:ⅰ期4例,ⅱ期12例,ⅲ期36例,ⅳ期43例;95例患者的原发部位分别为:结内淋巴瘤63例(66.3%),结外淋巴瘤32例(33.7%),其中胃4例,肠3例,鼻腔5例,口腔2例,生殖器5例,眼2例,软骨组织1例,乳腺5例,肺2例,皮肤病变3例。 1.2方法 1.2.1骨髓检验方法所有病例均在治疗前行骨髓穿刺,髂前(后)上棘取材,抽吸骨髓液约0.2ml涂片,瑞氏染色,细胞学分类检查。 1.2.3nhl骨髓侵犯诊断标准[1](1)淋巴结组织活检为淋巴瘤;(2)骨髓涂片见淋巴瘤细胞或原幼淋巴细胞,若淋巴瘤细胞或原幼淋巴细胞在5%~20%之间,或骨髓中典型的恶性细胞:如瘤细胞胞体大、畸形和幼稚,又如胞核大、核膜如瘤状鼓起、折叠、切迹,核仁大而蓝,胞质嗜碱性等占2%~5%为淋巴瘤细胞浸润骨髓(bim);若骨髓中原、幼淋巴细胞>20%,则为淋巴瘤细胞白血病(lmcl)。 1.2.4骨髓侵犯完全缓解与部分缓解的诊断标准[2]治疗后肿瘤全部消失及骨髓中瘤细胞数完全消失(影像学、骨髓检查)并持续1个月以上为骨髓侵犯完全缓解(cr);肿瘤缩小>50%及骨髓中瘤细胞数<5%为部分缓解(pr)。 1.2.5统计学方法χ2检验及t检验。 2结果 2.1骨髓侵犯发生率nhl 549例,发生骨髓侵犯95例,发生率17.3%,其中淋巴瘤细胞骨髓浸润27例(28.4%),淋巴瘤细胞白血病68例(71.6%)。在淋巴瘤细胞白血病中1例为急性粒细胞白血病(aml-m1)。 2.2骨髓侵犯与免疫分型及临床分期的关系549例nhl患者t细胞来源154例(28.1%), b细胞来源395例(71.9%),其中骨髓侵犯组t细胞来源15例(15.8%),b细胞来源80例(84.2%);549例nhl患者临床分期:ⅰ期103例(18.8%),ⅱ期109例(19.9%),ⅲ期172例(31.3%),ⅳ期165例(30.1%),骨髓侵犯组临床分期(未行骨髓检查前)ⅰ期4例(4.2%),ⅱ期12
化疗方案 骨髓瘤 方案药物剂量用法时间ABVD 每28天一周期BACOP (*为加强方案)每28天一周期 BEACOPP (*为加强方案)每21天一周期 dex-DEAM mini-DEAM CHOP 14天或21天一周期 CHOP-E 每21天一周期阿霉素 博来霉素 长春碱 达卡巴嗪 阿霉素 环磷酰胺 长春新碱 泼尼松 博来霉素 阿霉素 环磷酰胺 依托泊苷 长春新碱 甲基苄肼 泼尼松 博来霉素 卡莫司汀 美法仑 依托泊苷 阿糖胞苷 地塞米松 卡莫司汀 美法仑 依托泊苷 阿糖胞苷 阿霉素 环磷酰胺 长春新碱 泼尼松 阿霉素 环磷酰胺 25mg/m2 10mg/m2 6mg/m2 375mg/m2 25mg/m2(*40mg/m2)或 EPI 40mg/m2(*50mg/m2) 650mg/m2 1.4mg/m2 40-60mg/m2 10mg/m2 25mg/m2(*35mg/m2) 650mg/m2(*1250mg/m2) 100mg/m2(*200mg/m2) 1.4mg/m2(max 2mg/m2) 100mg/m2 40mg/m2 10mg/m2 60mg/m2 20mg/m2 200mg/m2 100mg/m2 8mg 60mg/m2 30mg/m2(max 50mg) 75mg/m2 100mg/m2 50mg/m2(或EPI 80mg/m2) 750mg/m2 1.4mg/m2 100mg 50mg/m2(或EPI 80mg/m2) 750mg/m2 iv iv iv iv iv iv iv po iv iv iv iv iv po po iv iv iv iv,Q12h iv,Q12h po,tid iv iv iv iv,Q12h iv iv iv po iv iv d1,15 d1,15 d1,15 d1,15 d1,8 d1,8 d1,8 d15-28 d15,22 d1 d1 d1-3 d8 d1-7 d1-14 d8 d2 d3 d4-7 d4-7 d1-10 d1 d5 d2-5 d2-5 d1 d1 d1 d1-5 d1 d1
正常骨髓象 由于正常骨髓内各细胞系及其各阶段百分率范围较大,因此凡分类符合下列情况者均可视为正常骨髓象。 1、骨髓增生活跃。 2、粒细胞系约占有核细胞的40%~60%,其中原粒细胞<2%,早幼粒细胞<5%、中、晚幼粒细胞各<15%,杆状核粒细胞多于分叶核细胞,嗜酸粒细胞一般<5%,嗜碱粒细胞<1%,细胞大小、形态、染色基本正常。 3、幼红细胞总百分率约占有核细胞的20%左右,其中原红细胞<1%,早幼红细胞<5%,中、晚助红细胞约各占10%,细胞形态、染色基本正常。 4、粒、红比值正常约为2~4:1。 5、淋巴细胞百分率约为20%(小儿可达40%),均为成熟淋巴细胞。 6、单核细胞一般<4%,浆细胞<3%,均为成熟阶段者。 7、巨核细胞系通常于1.5×3cm2骨髓片膜上可见巨核细胞7~35个,多为成熟型。 8、可见少量网状细胞、内皮细胞、组织嗜碱细胞等。虽然它们各占百分率很低,但却均为骨髓成分的标志. 9、核分裂细胞不易见到,仅约为1‰。 10、成熟红细胞大小、形态、染色大致正常。
二、 1、骨髓有核细胞计数:参考值为10——10*109/L。 (1)增多:见于骨髓增生时(如白血病、溶血性贫血、脾功能亢进等)。 (2)减少:见于造血组织功能减退(如再生障碍性贫血等)。 2、骨髓增生程度,分五级: (1)增生极度活跃:成熟红细胞有核细胞的比例为2:1,常见于各类白血病。 (2)增生明显活跃:成熟红细胞有核细胞的比例为5:1——10:1,见于增生性贫血和各类白血病。 (3)增生活跃:成熟红细胞与有核细胞的比例为27:1,见于正常骨髓及某些贫血。 (4)增生减低:成熟红细胞与有核细胞的比例为90:1,见于再生障碍性贫血。 (5)增生极度减低:成熟红细胞与有核细胞的比例为200:1,见于再生障碍性贫血或取材不良。 3、粒细胞系统与有核红细胞的比例:参考值为2:1——5:1。 4、巨核细胞计数:参考值为单位面积(1.5*3cm),有7——35个巨核细胞。 (1)增高:见于原发性血小板增多症,真性红细胞增多症,慢性粒细胞白血病,骨髓纤维化症,脾功能亢进和大出血后。 (2)减低:见于再生障碍性贫血,急性白血病。
骨髓穿刺术 (教辅用书:中国医学生临床技能操作指南第2版) 1.适应证 ①各类血液病的诊断和全身肿瘤性疾病是否有骨髓侵犯或转移。 ②原因不明的肝、脾、淋巴结肿大及某些发热原因未明者。 ③某些传染病或寄生虫病需要骨髓细菌培养或涂片寻找病原体,如伤寒杆菌的骨髓培养及骨髓涂片寻找疟原虫和利-杜小体。 ④诊断某些代谢性疾病,如戈谢(Gaucher)病,只有骨髓找到Gaucher细胞,才能最后确定诊断。 ⑤观察血液病及其他骨髓侵犯疾病的治疗反应和判断预后。 ⑥骨髓移植时采集足量的骨髓。 2.禁忌证 ①血友病及有严重凝血功能障碍者,当骨髓检查并非唯一确诊手段时,不宜进行此种检查,以免引起局部严重迟发性出血。 ②骨髓穿刺局部皮肤有感染。 3.操作步骤 (1)体位:骨髓穿刺的体位因穿刺点的选择部位不同而异。 ①俯卧位或侧卧位:适于选择髂后上棘穿刺点。 ②仰卧位:适于选择髂前上棘和胸骨穿刺点。 ③坐位或侧卧位:适于选择腰椎棘突穿刺点。 (2)穿刺点的选择 ①髂后上棘穿刺点:位于L5和S1水平旁开约3cm处一圆钝的突起处,此处穿刺容易成功,而且安全,是最常用的穿刺点。为骨髓移植提供大量骨髓时,常首先将此部位作为穿刺点。 ②髂前上棘穿刺点:位于髂前上棘后1~2cm较平的骨面。 ③胸骨穿刺点:位于第2肋间隙胸骨体的中线部位。骨髓液含量丰富,当其他部位穿刺失败或仍不能明确诊断时,需做胸骨穿刺。再障患者应行胸骨骨髓检查。 ④腰椎棘突穿刺点:位于腰椎棘突突出处,不常用。 ⑤穿刺点避开局部皮肤感染灶,确定后标记穿刺点。 (3)消毒铺巾 (4)麻醉 (5)穿刺 胸骨穿刺和腰椎棘突穿刺无突然感到穿刺阻力消失的突破感。 (6)抽取骨髓液 (7)制片:动作要迅速,以免骨髓液凝固。 (8)拔针 (9)标本处理 4.并发症 ①穿透胸骨内侧骨板,伤及心脏和大血管:很罕见,非常危险。 原因:胸骨穿刺时用力过猛或穿刺过深。 预防:胸骨穿刺时固定穿刺针长度,一定要固定在距针尖约lcm处,缓慢左右旋转骨髓穿刺针刺人,且开始用力一定要轻。 ②穿刺针被折断在骨内:很罕见。 原因:穿刺针针头进入骨质后操作者摆动过大;穿刺过程中,骨质坚硬而难以达到骨髓腔
实验九、正常骨髓象 教学目的:①初步掌握骨髓检查方法、增生程度的判断及正常骨髓象的特征。②分类200个骨髓有核细胞,分类血片100个白细胞,低倍镜辨认巨核细胞。③按照格式书写正常骨髓象报告。 教学重点:骨髓检查操作步骤、骨髓报告单填写。 教学内容: 【骨髓检查基本方法及内容】 1. 操作步骤 (1)低倍镜观察: ①巡视全片:了解标本取材、涂片、染色情况,尽可能选择好的涂片和部位观察 ②判断有核细胞增生情况: 骨髓有核细胞增生程度分级及标准 增生明显活跃 1:10 50~100 各种白血病,增生性贫血增生活跃 1:20 20~50 正常人、某些贫血 增生减低 1:50 5~10 造血功能低下 增生极度减低 1:200 <5 再生障碍性贫血 增生程度判断注意点:选择细胞分布均匀处作为判断部位。骨髓凝固时,片头凝集成团的有核细胞,而片体却少,要全面估计。对增生减低的标本,应观察全部送检标本。临床上将增生明显活跃又分为二级,以±表示;亦可把介于两者之间的向上提一级。增生程度的判断是粗略的估计,受取材、涂片、骨髓有无凝固的影响,所以要多部位、多张片子结合。 ③计数全片巨核细胞数:从片头依次数到片尾,不漏视野。一般病人只需粗略估计巨核细胞数量,用易见、增多、难见、未见表示。出血性疾病要对全片巨核细胞计数和分类计数,分类25~50个巨核细胞,求出各类细胞的百分比 ④观察涂片边缘、尾部,注意有无体积大和成堆的异常细胞,并用油镜鉴定。低倍镜找目标油镜鉴定 (2)油镜检查 ①骨髓有核细胞分类计数:随机、迂回、依次计数200~500个细胞(巨核细胞、分裂象、破碎细胞除外)。增生活跃以下的计数100~200个细胞。巨核细胞分类计数与低倍镜配合。 ②观察各细胞系列的形态,了解形态是否正常。如大小是否均匀,形态有无异常。 ③注意有无异常细胞和血液寄生虫。 (3)结果计算 ①计算各系统各阶段细胞占有核细胞的百分比。 ②计算粒系统总比值、红系统总比值,并计算粒红比值。 粒红比:即粒细胞百分率总和与有核红细胞百分率总和之比。正常为2~4:1 ③将计算的各系统的比值填写到骨髓报告单上,不要涂改。 (4)填写骨髓报告单及书写格式:
用GSK2857916抗体-药物结合物靶向b细胞成熟抗原治疗复发性或难治性多发性骨髓瘤(BMA117159): 1期剂量递增和扩增试验。 加粗为PPT上没有而需要补充的地方 一、多发性骨髓瘤 骨髓瘤(又称浆细胞瘤)是起源于骨髓中浆细胞的恶性肿瘤,是一种较常见的恶性肿瘤。有单发性和多发性之分,以后者多见。 多发性骨髓瘤又称细胞骨髓瘤(Multiple myeloma,简称MM),是由具有合成和分泌免疫球蛋白的浆细胞发生恶变,大量单克隆的恶性浆细胞增生引起易累及软组织,晚期可有广泛性转移,但少有肺转移。较多见于脊,占脊柱原发肿瘤的10%,以腰椎部多见。多发于40岁以上男性,男性与女性之比约2∶1。好发部位依次为脊椎、肋骨、颅骨、胸骨等。 二、临床症状 其主要症状为疼痛,初期为间歇性,继为持续性,疼痛十分剧烈。持续的脊柱疼痛,呈进行性加重。多发者其痛范围很广。约40%~50%的患者伴有病理性骨折。 神经可能被压迫,造成放射性疼痛或截瘫。 多数患者逐渐发生进行性贫血和恶病质变化。一般有进行性贫血,血沉明显增快。部分患者血清钙增高,常伴有继发甲状旁腺机能亢进。 若M-蛋白形成冷球蛋白,则可出现雷诺现象(血管神经功能紊乱,导致肢端动脉阵发性痉挛、血流暂时减少或中断,随后扩张充血的特征性病变,伴疼痛和感觉异常为特征。)、循环障碍及坏疽。淀粉样变的发生率我国仅占7%左右,表现为巨舌、心脏扩大心功能不全、心律失常、肾功能不全。淋巴结或肝脾肿大均不多见。 三、诊断: 1.影像学检查 x线骨骼检查:X线主要表现为多个溶骨性破坏和广泛的骨质疏松。受累骨骼示圆形穿凿样缺损,以颅骨为典型。也可见弥漫性骨质疏松及脱钙。 图示为骨髓瘤患者骨骼溶骨现象 x线检查时,在被累的骨质中,可以发现多数溶骨性穿凿形缺损,周围无反应性新骨增生,此为骨髓瘤的特点。所以病理性骨折较多。椎体发病时,则产生压缩骨折。四肢发生病理性骨折时,可以引起小量骨膜反应性新骨增生。在颅顶骨中骨髓瘤的典型x线征象为分布不规则的多发穿凿形缺损,一见即可识别。但长骨骨干发病时,骨质的破坏有时与此不同,根据x线照片无法与溶骨性骨肉瘤或转移瘤区别。 2.细胞学检查 图为骨髓瘤细胞(低倍镜所见) 镜下可见瘤体主要由大量密集的瘤细胞组成,间质极少。瘤细胞多呈圆形或卵圆形,但具有不同程度的幼稚性。按分化程度的差异,可分为高分化型(小细胞型)及低分化型(大细胞型)两种。前者分化较成熟,体积小,具有圆形而偏心性的核,染色质呈车轮状,亦称浆细胞型骨髓瘤;后者分化差,体积大,有时有双核,核仁明显,核分裂较多见,亦称网状细胞型骨髓瘤。骨髓涂片呈现增生性骨髓象,浆细胞数目至少占有核细胞的8%。 因骨髓内病灶分布不均,故一次阴性不能排除本病。 3.实验室检查 血清总蛋白量增高。球蛋白增多,白蛋白减少或正常。血清蛋白电泳大部分有异常免疫球蛋
中国多发性骨髓瘤诊治指南(2020年修订)要点 随着新药的不断涌入,多发性骨髓瘤也迎来越来越多治疗方案,但目前多发性骨髓瘤仍不可治愈,多发性骨髓瘤的治疗仍面临诸多挑战。面对多种多样的治疗方案,少有治疗方案被直接比较,临床医生该如何选择呢? Network Meta-Analysis(NMA)可以通过直接和间接比较同时评估不同治疗方案的疗效,是一种非常有效的统计学方法。本文汇总了最新发表的四篇NMA,分析的结果可以帮助医生基于临床证据来选择最合适的治疗方案。 1不适合移植的新诊断的多发性骨髓瘤 2019年5月发表《Haematologica》的一篇网状分析1,该研究检索1999年1月1日至2016年3月1日来自EMBASE、MEDLINE、MEDLINE-in-Process等数据库相关研究(图1)。结果参照HR风险比,HR <1代表更好的获益。
图1. 纳入分析的随机对照研究 图2. 不同方案较地塞米松单药PFS的对比
从无进展生存期(PFS)来看(图2),20个治疗方案均优于对照方案(单药地塞米松)。DVMP以及VMPT-VT为最好疗效的治疗方案,PFS风险率(HR)分别为0.19和0.22。目前临床常用的方案VRD、VMP、Rd方案相较于单药地塞米松方案HR值分别为0.31 、0.39 及0.44 。 2020年3月在《Leukemia & Lymphoma》发表一篇最新的NMA2,并涵盖了最新的达雷妥尤单抗关键研究——MAIA及ALCYONE研究数据。从MEDLINE、Embase、Cochrane协作数据库、血液肿瘤国际会议数据(ASH、ESMO、ASCO、IMW等)以及之前发表的指南与系统综述检索。最终分析纳入8项研究(ALCYONE、MAIA、VISTA、IFM01/01、IFM9906、MM03、FIRST、SWOG S0777)(图3)。 本研究以Rd研究作为参照;主要评价指标为:总生存期(OS)与PFS。结果参照HR风险比,HR <1代表更好的获益。
临床上常见几种贫血的骨髓象及血象变化特点缺铁性贫血 缺铁性贫血(irondeficiency anemia.IDA)是指由于各种原因导致机体用来制造血红蛋白的贮存铁减少甚至耗尽时所发生的贫血。 缺铁性贫血是贫血中最常见的类型,多发生于幼儿、妊娠及哺乳期妇女、慢性失血及胃肠道吸收功能障碍者。 (一)血象 1.红细胞、血红蛋白减少,以后者的减少更为严重。贫血轻微时红细胞形态变化不大。重者则呈典型的小细胞低色素性改变。 MCV<82fl、MCH<27pg、MCHC<320g/L、RDW>l5%。 2.白细胞计数及分类一般正常。 3.血小板计数多正常。 4.网织红细胞常轻度增高。 (二)骨髓象 1.骨髓增生明显活跃。 2.红细胞系明显增生,幼红细胞总百分率常>30%,其中以中、晚幼红细胞增多为主,各阶段幼红细胞胞体常较小,胞质量少,边缘不整齐,嗜喊性色调较强,细胞核小而致密。 3.粒系细胞总百分率常因红系增生而相对减低,各阶段百分率及细胞形态染色大致正常。 4.粒、红比值减低。 5.巨核细胞系常无明显变化,血小板形态一般正常。 6.成熟红细胞形态学变化同外周血,嗜多色性红细胞较易见到。
(三)细胞化学染色 骨髓涂片铁染色显示细胞内、外铁均减少,幼红细胞中铁小粒减少且着色浅淡。 (四)其他检查 血清铁、血清铁饱和度及血清铁蛋白可呈不同程度的减低,血清总铁结合力增高。 缺乏叶酸、维生素B12性贫血(巨幼细胞性贫血) 巨幼细胞性贫血(megaloblastic anemia,MA)系由于某些原因引起叶酸,Vit.B12缺乏,或机体对叶酸、Vit B12,需求过盛或吸收障碍,最终导致脱氧核糖核酸(DNA)合成障碍的特殊类型的增生性贫血。常发生于偏食、营养不足、妊娠妇女、婴幼儿、慢性胃肠疾患等。 (一)血象 1.红细跑、血红蛋白均减少而以红细胞减少更为严重,MCV>92fl,MCH>31pg、MCHC多正常,RDW>15%。 2.白细胞计数多正常,重者可见减低,成熟粒细胞可见分叶过多现象,并可出现少量幼稚粒细胞。 3.血涂片中成熟红细胞体积大小不等,以大红细胞为多见,由于细胞厚度加大或饱含血红蛋白其生理性中心淡染区缩小甚至消失,并可见Howell-Jolly's body、嗜碱性点彩红细胞、嗜多色性红细胞及少数幼红细胞。 4.网织红细跑轻度增高。 (二)骨髓象 1.骨髓增生明显活跃。 2.红细胞系明显增生,幼红细跑总百分率常>40%,以旱、中幼红细胞增高为主.并出现巨幼红细胞常>10%,其细胞形态学特点为①细胞胞体增大,②细胞核染色质疏松呈颗粒状,似海绵或有蚕蚀感而着色较浅淡,晚巨幼红细胞核
骨髓病变(BMD)MRI表现 BMD比较复杂,病变繁多,误诊率高,诊断常遇到很大困惑,而专业书论述很少。 BMD.MR手段比其它优越,阳性率高于CT,ECT,活检。它能显示分子水平生物学改变,所以,被广泛应用于造血系统肿瘤性、代谢性、感染性、水肿、坏死等病变及疗效监测。 Ⅰ.正常骨髓 一、概况 骨髓系统是体内最大的器官之一,仅次于肌肉、骨、脂肪、重量约3000g(女性稍低),其细胞成分具体分为:红细胞系、白细胞系(包括粒、淋、单核、浆细胞4组)及巨核细胞系(产生血小板)。为各系不同发育阶段的红C,白C,网状C及脂肪C。制造红C,白C,血小板,为机体提供O2,免疫和凝血作用。白C系:红C系=3:1(贫血时红C系可超过白系)。 二、骨髓转换 骨髓是一个动力器官,生后终身在持续变化,亦即有造血功能的红髓不断变为无造血功能但有造血潜力的黄髓,这叫骨髓转换。红、黄骨髓有不同的结构成分: 红骨髓:水40%、脂肪40%、蛋白质等20%、有丰富的血窦系统。 黄骨髓:水15%、脂肪80%、蛋白质等5%、血窦被毛细血管、小静脉及薄层静脉代替。 骨髓转换是一个生理过程,有一定程序规律,可归纳为二种模式。 第一种模式----全身性转换模式:见于长骨,以弥漫均匀形式为主。生后5岁就开始,25岁就基本完成。由长骨→中轴骨。长骨转换先后程序:骨干-骨骺-远干骺-近干骺。7-10岁时股骨除干骺部,大部分转为黄髓,但青春期可有不均匀块状或栅栏状红髓残存,这勿误为病变。但25岁以后股骨已看不到红骨髓残留了,否则怀疑异常。此时,活动性骨髓仅限于中轴骨。因某些病变需要增加造血功能时,黄髓可逆转为红髓。这种转换是以弥漫均匀形式为主,也可以孤立或岛状融合。 第二种模式----局部性转换模式:主要见于中轴骨,即在原有红髓背景上出现局灶性脂肪沉积。其实,椎体红黄转换出生后几岁就开始,是从下向上发展的。生后不久椎体中心区就出现黄髓,随着年龄增长而逐渐扩大,其周边区(皮质及前纵韧带附近血流丰富部位)则呈红髓聚集区,反映造血活性骨髓对血流的依赖。 第二种模式Ricci提出三型四分法,国人在此基础上提出四型六分法。 Ⅰa:椎体中间出现水平带状脂肪浸润(规则或不规则),这种类型很年轻就出现(40岁以内)。b:在上基础上,脂肪带上下还有散在小灶性浸润。 Ⅱ:椎体后部椎基底v周围出现三角形脂肪浸润〔40岁以内〕。 Ⅲa:椎体弥漫<5mm之不清晰之灶性浸润.(20-60岁)。 b:椎体弥漫.>5mm较清楚之灶性浸润。 Ⅳ:椎体上下终板周围带状脂肪浸润(60岁以上)。 ※掌握第二种模式尤其是第Ⅲ种类型很重要,不要误为病变。 三.正常骨髓MRI表现 1.成像序列:SE(尤其是T1)及STIR T2抑脂技术是最常用的。其它还有GRE,FS,或化学位移成像。(STIR T2:短时间反转回收T1=100ms,90%脂肪信号被抑制,所以,病变容易显示出来。 2.几个简便判断标准: ①椎体和髓核正常亮度比较:T1>椎间盘;T2<椎间盘(因为髓核含水量90-75%,水分高)。 ②椎体和正常脊髓比较:高过者为高信号;低过者为低信号;等过者为等信号。 ③T1椎体与肌肉比较:低者为红髓,高者为黄髓。 3.红、黄髓信号
中国多发性骨髓瘤诊治指南(2020年修订完整版) 摘要 多发性骨髓瘤(MM)是一种克隆浆细胞异常增殖的恶性疾病,在很多国家是血液系统第2位常见恶性肿瘤,多发于老年,目前仍无法治愈。随着新药不断问世及检测手段的提高,MM的诊断和治疗得以不断改进和完善。本次指南修订中增加了达雷妥尤单抗联合治疗部分及相关注意事项,在难治复发性MM部分增加了嵌合抗原受体T细胞免疫疗法,强调自体造血干细胞移植对于适合移植患者仍然具有不可替代的地位。 多发性骨髓瘤(multiple myeloma,MM)是一种克隆浆细胞异常增殖的恶性疾病,在很多国家是血液系统第2位常见恶性肿瘤[1,2],多发于老年,目前仍无法治愈。随着新药不断问世及检测手段的提高,MM的诊断和治疗得以不断改进和完善。本次指南修订中增加了达雷妥尤单抗联合治疗部分及相关注意事项,在难治复发性MM部分增加了嵌合抗原受体T 细胞(chimeric antigen receptor T cell,CAR-T)免疫疗法,强调自体造血干细胞移植(autologous hematopoietic stem cell transplantation,ASCT)对于适合移植患者仍然具有不可替代的地位。每2~3年1次的中国MM诊治指南的更新对于提高我国MM的诊治水平具有重要意义。 临床表现
MM常见的症状包括骨髓瘤相关器官功能损伤的表现,即"CRAB"症状[血钙增高(calcium elevation),肾功能损害(renal insufficiency),贫血(anemia),骨病(bone disease)]以及继发淀粉样变性等相关表现。 诊断标准、分型、分期 一、诊断所需的检测项目(表1[3]) 对于临床疑似MM的患者,应完成基本检查项目。在此基础上,有条件者可进行对诊断病情及预后分层具有重要价值的项目检测。 二、诊断标准 综合参考美国国家综合癌症网络(National Comprehensive Cancer Network,NCCN)及国际骨髓瘤工作组(International Myeloma Working Group,IMWG)的指南[4],诊断无症状(冒烟型)骨髓瘤和有症状(活动性)骨髓瘤的标准如下。 (一)无症状(冒烟型)骨髓瘤诊断标准(需满足第3条+第1条/第2条)
常见贫血得血象及骨髓象特点 1缺铁性贫血 缺铁性贫血(iron deficiency anemia、IDA)就是指由于各种原因导致机体用来制造血红蛋白得贮存铁减少甚至耗尽时所发生得贫血。 缺铁性贫血就是贫血中最常见得类型,多发生于幼儿、妊娠及哺乳期妇女、慢性失血及胃肠道吸收功能障碍者。 (一)血象 1、红细胞、血红蛋白减少,以血红蛋白得减少更为严重。贫血轻微时红细胞形态可有轻微变化。重者则呈典型得小细胞低色素性改变。MCV<82fl、MCH<27pg、MCHC<320g/L、RDW>l5%。镜下血涂片红细胞形态大小不等,以小红细胞为主,中心浅染区扩大,甚至呈环形。 2、白细胞计数及分类一般正常。 3、血小板计数一般正常,慢性失血者可有血小板增多。 4、网织红细胞常轻度增高。服用铁剂后可迅速增高。 (二)骨髓象 1、骨髓增生活跃或明显活跃。 2、红细胞系明显增生,幼红细胞总百分率常>30%,其中以中、晚幼红细胞增多为主,其幼红细胞胞体常较正常为小,胞质量少而着色偏蓝,边缘不整齐,呈锯齿状如破布,细胞核小而致密,表现为“核老浆幼”得核浆发育不平衡改变。 3、粒系细胞总百分率常因红系增生而相对减低,各阶段百分率及细胞形态染色大致正常。 4、粒、红比值降低。 5、巨核细胞系常无明显变化,血小板形态一般正常。 6、成熟红细胞形态学变化同外周血。 (三)细胞化学染色 骨髓涂片铁染色显示细胞外铁阴性,内铁明显减少或缺如,幼红细胞中铁小粒减少且着色浅淡。 (四)其她检查 血清铁、血清铁饱与度及血清铁蛋白可呈不同程度得减低,血清总铁结合力增高。 2缺乏叶酸、维生素B12性贫血(巨幼细胞性贫血)
临床上常见几种贫血的骨髓象及血象变化特点 缺铁性贫血 缺铁性贫血(iron deficiency anemia.IDA)是指由于各种原因导致机体用来制造血红蛋白的贮存铁减少甚至耗尽时所发生的贫血。 缺铁性贫血是贫血中最常见的类型,多发生于幼儿、妊娠及哺乳期妇女、慢性失血及胃肠道吸收功能障碍者。 (一)血象 1.红细胞、血红蛋白减少,以后者的减少更为严重。贫血轻微时红细胞形态变化不大。重者则呈典型的小细胞低色素性改变。MCV<82fl、MCH<27pg、MCHC<320g/L、RDW>l5%。 2.白细胞计数及分类一般正常。 3.血小板计数多正常。 4.网织红细胞常轻度增高。 (二)骨髓象 1.骨髓增生明显活跃。 2.红细胞系明显增生,幼红细胞总百分率常>30%,其中以中、晚幼红细胞增多为主,各阶段幼红细胞胞体常较小,胞质量少,边缘不整齐,嗜喊性色调较强,细胞核小而致密。 3.粒系细胞总百分率常因红系增生而相对减低,各阶段百分率及细胞形态染色大致正常。 4.粒、红比值减低。 5.巨核细胞系常无明显变化,血小板形态一般正常。 6.成熟红细胞形态学变化同外周血,嗜多色性红细胞较易见到。 (三)细胞化学染色 骨髓涂片铁染色显示细胞内、外铁均减少,幼红细胞中铁小粒减少且着色浅淡。 (四)其他检查 血清铁、血清铁饱和度及血清铁蛋白可呈不同程度的减低,血清总铁结合力增高。 缺乏叶酸、维生素B12性贫血(巨幼细胞性贫血) 巨幼细胞性贫血(megaloblastic anemia,MA)系由于某些原因引起叶酸,Vit.B12缺乏,或机体对叶酸、Vit B12,需求过盛或吸收障碍,最终导致脱氧核糖核酸(DNA)合成障碍的特殊类型的增生性贫血。常发生于偏食、营养不足、妊娠妇女、婴幼儿、慢性胃肠疾患等。 (一)血象 1.红细跑、血红蛋白均减少而以红细胞减少更为严重,
慢性粒细胞白血病(CML)
二、骨髓象特征 1.取材满意,涂片制备良好,染色良好。 2.骨髓片有核细胞增生极度活跃,粒/红=18.2∶1。 3.红细胞系约占5%,增生明显受到抑制,以中晚幼红为主,成熟红细胞大小、形态正常。 4.粒细胞系约占91%,增生明显,以中性中幼、晚幼和杆状核粒细胞为主,原粒、早幼粒 多见,嗜酸和嗜碱细胞增多,可见细胞大小不一,核质发育不平衡,部分细胞核染色质疏松,胞质偶有空泡,核分裂象易见。 5.淋巴系约占2%,数量和比例明显降低,以成熟淋巴细胞为主,形态未见异常。 6.单核系约占1.5%,数量和比例明显降低,以成熟单核细胞为主。 7.全片见巨核细胞178个,分类以颗粒巨、产板巨为主,偶见幼巨核细胞,血小板成堆存 在,形态正常。 8.全片未见其他明显异常细胞及寄生虫。 三、细胞化学染色:NAP阳性率2%,积分2分。 四、流式细胞仪检查:非整倍体细胞22%。 五、骨髓活检:骨髓小梁排列紊乱,小梁间纤维组织明显增生。 六、染色体及分子生物学检查:88%细胞可见Ph染色体,t(9;22)(q34;q11)。 七、血象:Hb 107g/L,RBC3.2×1012 /L,WBC 539×109/L,分类:早幼粒2%,中性中幼 粒10%,中性晚幼粒10%,中性分叶核粒细胞49%,嗜酸粒细胞2%,嗜碱粒细胞5%,淋巴细胞12%,分类100个白细胞可见个有核红细胞,PLT 1000×109/L。 八、临床资料 1.主诉:左腹部肿块伴乏力消瘦半年,肿块逐渐增大。 2.体征:轻度贫血貌,皮肤无出血,浅表淋巴结不大,胸骨压痛明显,心肺(-),腹软,肝肋下5厘米,脾大达脐下,质硬。 九、诊断:根据骨髓片形态、结合临床资料、细胞化学染色和临床分期及诊断标准,诊断为 CML慢性期。
二、血象检查 当血液系统发生疾病时,血象、骨髓象中血细胞会发生质或量的改变,检验骨髓象同时必须检验血象,对确定诊断和鉴别诊断是十分必要的。 ㈠血片检查步骤及内容 1、染色(瑞姬氏、时间、避免偏酸或偏碱) 2、计数100个白细胞 ①粒系 ②红系 ③淋巴 ④浆细胞(异常时出现) ⑤单核细胞 ⑥巨核细胞 ⑦其他:有无寄生虫及其他异常细胞,如疟 原虫、恶组、淋巴瘤 3、计算结果 4、描述结果
㈡血片检查的重要性 1.不同疾病时,骨髓象相似而血象有区别。2.不同疾病时,骨髓象有区别而血象相似。 (传淋) 3.同一患者骨髓象变化不显著,血象有异常。 (传单) 4.同一患者骨髓象异常,血象无变化。(MM)5.血中细胞来源于骨髓,白血病细胞分化程度晚。
三、骨髓象检查 ㈠临床应用 1.适应症 ①血细胞减少或增多。 ②各种急慢性白血病。 ③各种类型的贫血。 ④不明原因的长期发热,肝、脾、淋巴结肿 大。 ⑤不明原因的骨痛、骨质破坏、肾功能异常、 黄疸、紫癜、出血。 ⑥恶性血液病化疗的疗效观察 ⑦细胞培养 2.禁忌症:血友病、晚期妊娠 3.主要作用:辅助诊断和疗效的观察 ㈡骨髓穿刺 1.穿刺部位 ①髂后上棘:第五腰椎向上3cm处。 ②髂前上棘:顶端后约1-2cm处。
③胸骨:胸骨中线,相当第二肋间水平的胸 骨体上端。 ④小于3岁的小儿选择胫骨内侧 2.穿刺步骤 ①选择部位,②消毒、戴消毒手套、将 孔布盖于消毒的局部、孔布口对准穿刺部, ③注射麻醉药,④左手固定穿刺部位,右 手持穿刺针与骨面垂直旋转刺入,深度为 达骨膜后再刺入1cm左右,⑤拔出针芯, 接10ml注射器,轻轻负压抽取,抽取骨髓 液不超过0.2ml,立即涂片,⑥必要时再取 骨髓液0.5-2ml,作有核细胞计数,⑦拔出 穿刺针,压迫伤口敷以消毒纱布。 注意事项: ?穿刺术必须严格无菌操作,严防骨髓感染。初诊病人在治疗前做骨髓穿刺,死亡 病例应在死亡后半小时内进行。 ?抽吸骨髓液动作要缓慢,首次吸取0.2ml
2020版中国多发性骨髓瘤诊治指南正式发布 5月15日,2020版《中国多发性骨髓瘤诊治指南》新闻发布会在线成功举行。黄晓军、刘开彦、路瑾、侯健、傅卫军、蔡真、邱录贵、傅琤琤、陈丽娟、李娟、王鲁群、陈文明、牛挺、孙春艳以及房佰俊等多位国内权威血液疾病治疗方向的专家教授参与了线上的发布会,针对新版《中国多发性骨髓瘤诊治指南》的更新内容进行解答,并探讨了我国多发性骨髓瘤在临床表现、诊断、鉴别、分型、治疗、评估等方面的进展和突破。 多发性骨髓瘤(Multiple Myeloma,MM)是血液系统的第二大常见恶性肿瘤,约占血液系统恶性肿瘤的10%1。我国MM发病率呈逐年增高状态,且发病年龄呈年轻化趋势1,2。据最新数据统计,中国MM发病率为1.6/10万3,死亡人数为146554 。虽然目前我国MM诊治水平取得了长足进步,逐渐与国际水平接轨,但MM仍属于非根治性疾病,大部分患者最终都会复发,其治疗仍然面临很大挑战。值得欣喜的是,新药的不断涌现使得MM 疗效得到不断的提升,MM治疗已进入慢病管理时代。 《中国多发性骨髓瘤诊治指南》由中国医师协会血液科医师分会、中华医学会血液学分会、中国医师协会血液科医师分会多发性骨髓瘤专业委员会共同制定,是国内MM诊治的权威指南,自2011年至今,已修订五次。2020年5月15日,《中国多发性骨髓瘤诊治指南》(2020年修订,第六版)正式发布。
2020修订版指南是继2017版后时隔3年的重大更新,共由6部分组成,修订的核心内容主要有以下四点5: 其一,增加了达雷妥尤单抗联合治疗部分及相关注意事项 新诊断MM的治疗中,加入达雷妥尤单抗或可提高诱导治疗疗效,但目前中国尚未批准为初诊MM患者的一线治疗。 首次复发患者可耐受的情况下,可选用含蛋白酶体抑制剂、免疫调节剂或达雷妥尤单抗进行3-4药联合化疗。如达雷妥尤单抗/伊沙佐米/地塞米松(DID)、达雷妥尤单抗/来那度胺/地塞米松(DRD)、达雷妥尤单抗/硼替佐米/地塞米松(DVD)。 需要注意的是,选择达雷妥尤单抗治疗时,用药前需要完成血型检测并于输血科进行备案,如患者需要输血,需要使用专用试剂配血。 其二,难治复发性MM部分增加了嵌合抗原受体T细胞(CAR-T)免疫疗法
多发性骨髓瘤相关知识 多发性骨髓瘤(MM)是最常见的一种浆细胞病,其显著特点是骨髓中恶性浆细胞多灶性增生,外周血和∕或尿中出现单克隆免疫球蛋白或其片段(即M蛋白),进而导致骨质破坏、贫血、肾功能不全等靶器官功能损伤。MM是一种老年疾病,国人中位发病年龄为55岁。MM占血液系统恶性肿瘤发病率的10%,是仅次于淋巴瘤的血液系统第二大肿瘤。一、病因 确切病因不详,根据文献报道,可能与辐射、职业及环境、遗传因素、感染因素尤其是人类8型疱疹病毒感染有关。 二、临床表现 1、骨痛 是MM最常见的临床症状也是影响患者生活质量的主要因素之一。骨痛开始为一过性,轻微、短暂而局限,并逐渐加重。突然加重是警惕病理性骨折的发生。 2、贫血与出血 贫血是另一个常见的临床表现,多为轻度贫血,随着疾病进展会逐渐加重。出血一般不明显,原因在于血小板、凝血因子减少或功能障碍、高粘滞血症等。 3、肾功能不全 临床表现蛋白尿、管型尿、血尿。肾功能损伤多为渐进性,急性肾小管梗阻时可导致急性肾衰竭,合并淀粉样变型时可表现为肾病综合征。 4、高粘滞综合征 临床表现为头昏、眼花、视力障碍、手足麻木。由于血液中免疫球蛋白增高导致黏滞度增高、组织淤血缺氧导致。 5、免疫功能低下 临场表现反复发作细菌或病毒感染。主要由于正常免疫球蛋白合成受抑。 6、高钙血症 由于骨质破坏使血钙增高,严重时可引起头痛、呕吐、心律失常甚至死亡。 7、继发性淀粉样病变 视受累部位不同而具有多种临床表现如:心肌病、肾病综合征、感觉障碍、自主神经功能紊乱、皮肤的增厚、肿胀等。MM出现多器官损害,或出现一些非MM特有的症状或体征时应警惕淀粉样变的发生。 8、其他 浆细胞可侵犯多种组织或器官从而引起相应器官的肿大或功能异常。 三、实验室检查 (一)血象 多为正细胞正色素性贫血。血片中可见到成熟红细胞成缗钱状排列。血片中偶可见到浆细胞,但不超过20%。 (二)骨髓象 骨髓中浆细胞含量一般﹥10%。浆细胞形态称多样性,可以是成熟浆细胞或原幼浆细胞。(三)免疫球蛋白的定量 可以发现血液中某一种免疫球蛋白水平显著增高(M)蛋白,同时其他免疫球蛋白水平下降。同时24小时尿蛋白定量或尿轻链定量水平显著增高。 (四)免疫球蛋白定性 目的在于证明异常增高的免疫球蛋白为单克隆性,是鉴别良、恶性免疫球蛋白增高的重要依据。
标准与讨论】中国多发性骨髓瘤诊治指南(2017 年修订) 作者:中国医师协会血液科医师分会中华医学会血液学分会中国医师协会多发性骨髓瘤专业委员会本文刊于:中华内科杂志, 2017,56(11) : 866-870 多发性骨髓瘤(multiple myeloma ,MM) 是一种克隆性浆细胞异常增殖的恶性疾病,在很多国家是血液系统第2 位常见恶性肿瘤,多发于老年,目前仍无法治愈。随着新药不断问世及检测手段的提高,MM 的诊断和治疗得以不断改进和完善,每两年一次的中国MM 诊治指南的更新对于提高我国MM 的诊治水平具有重要意义。 临床表现MM 常见的症状包括骨髓瘤相关器官功能损伤的 表现,即'CRAB'症状[血钙增高(calcium elevation),肾功能损害(renal insufficiency),贫血(anemia),骨病(bone disease),详见诊断标准] ,以及淀粉样变性等靶器官损害等相关表现。诊断标准、分型、分期一、诊断所需的检测项目(表1)[1,2] 对于临床疑似MM 的患者,针对MM 疾病要完成基本检查项目的检测,有条件者可进行对诊断病情及预后分层具有重要价值的项目检测。 二、诊断标准参考美国国立综合癌症网络(NCCN) 及国际骨髓瘤工作组(IMWG) 的指南[3],诊断无症状骨髓瘤(冒烟型骨髓瘤)和有症状骨髓瘤(活动性骨髓瘤)的标准见表2,表3。三、 分型依照异常增殖的免疫球蛋白类型分为:IgG 型、IgA 型、IgD型、IgM型、IgE型、轻链型、双克隆型以及不分泌型。进一
步可根据轻链类型分为K型和入型。 四、分期按照传统的Durie-Salmon(DS) 分期体系[4] 和修订的国际分期体系(R-ISS)[5]进行分期(表4,表5)。 鉴别诊断MM 需与可出现M 蛋白的下列疾病鉴别:意义未明的单克隆丙种球蛋白病(MGUS) 、华氏巨球蛋白血症(WM) 、冒烟型WM 及IgM 型MGUS、AL 型淀粉样变性、孤立性浆细胞瘤(骨或骨外)、POEMS 综合征、反应性浆细胞增多症(RP)、浆母细胞性淋巴瘤(PBL)、单克隆免疫球蛋白相关肾损害(MGRS)[6] ,骨损害需与转移性癌的溶骨性病变等鉴别。其中,MGRS 是由于单克隆免疫球蛋白或其片段导致的肾脏损害,其血液学改变更接近MGUS ,但出现肾功能损害,需要肾脏活检证明是M 蛋白沉积等病变所致。MM 的预后评估与危险分层MM 在生物学及临床上都具有明显的异质性,建议进行预后分层。MM 的精准预后分层仍然在研究探索中[7,8] 。 MM 的预后因素主要可以归为宿主因素、肿瘤特征和治疗方式及对治疗的反应3 个大类,单一因素常并不足以决定预后。宿主因素中,年龄、体能状态和老年人身心健康评估(geriatric assessmen,t GA) 评分可用于评估预后。肿瘤因素中,Durie-Salmon 分期主要反映肿瘤负荷与临床进程;R-ISS 主要用于预后判断(表5)。此外,Mayo 骨髓瘤分层及风险调整治疗(Mayo Stratification of Myeloma And Risk-adapted Therapy,mSMART) 分层系统也较为广泛使用,以此提出基于危险分层的治疗(表6)。