
论 著
* 河北省唐山市工人医院(唐山 063000) 通讯作者(E-m ai:l cap t a i n9858@v i p .s i na .co m ) 北京市天坛医院神经外科
北京市神经外科研究所电镜室
高血压脑出血患者脑小动脉的超微结构
王东春*
李晓丽*
王硕
季楠
孙异临
摘要 目的 用电子显微镜观察高血压脑出血患者出血责任动脉或血肿壁周围穿支动脉超微结构特点,探索高血压脑出血的微观机制。方法 选择神经外科收治的12例CT 证实并手术治疗的高血压脑出血患者,术中经皮质造瘘收集小动脉标本,在电子显微镜下观察其超微结构特点。结果 12例标本中出血责任动脉4例,穿支动脉8例。电子显微镜下内皮细胞改变包括内皮细胞坏死、崩解、脱落;伴有内弹力膜变性、厚薄不均、断续不完整;以及中膜平滑肌细胞坏死、胞浆内肌丝凝聚成高电子致密物质。未见微动脉瘤结构。结论 高血压患者脑小动脉壁的主要承力层的变化病理基础包括:内弹力层断裂、平滑肌层变性,弹性下降、钢性或脆性增加;在血流突变的情况下血管壁可发生钢性断裂或撕裂出血。
关键词 高血压脑出血 病理学 超微结构
中图分类号 R 743.2 文献标识码 A
The study on u ltrastructu re of ar teriole i n patients w ith hyperten si ve i n tracerebral he m orrhage .WANG D ong-chun ,LI X iao li ,WANG Shuo,JI N an ,SU N Yilin .D epart men t of N euro surgery,w orker ho sp ital ,N o.22,W henhua Road,Lubei D istrict ,Tangs h an C ity ,H ebei 063000,Ch i n a .Te:l 0315-*******. Abstract O bjective T o ex a m i ne u ltrastructura l features of the arte ri o le responsi b l e for i ntracerebral hemo rrhage o r the perforati ng branches arte ry a round hema to m a i n patien ts w it h hypertensi ve i ntracerebral he m orrhage and exp l ore the m echan is m o f hypertensive i ntracerebral he m orrhag e .M ethod s Twe l ve hypertensi ve pati ents w ith CT proved i n tracerebra l he m orrhage underwent ope ration .The s m a ll artery speci m ens w ere ob tai ned through cortex fi stula and the ir ultrastruc t ures w ere observed under the e l ectron m icroscope .R esu lts Tw e l ve spec i m ens i nc l ud i ng 4cases o f duty ar teriolae and 8cases of perforati ng branch arter i o lae w ere coll ec ted ,D ifferent deg rees of degenera ti on w ere observed i n t hree l ayers of the arterio l a in all 12spec i m ens .Chang es i n endo the li a l ce ll s i ncluded endothe li a l cell necrosis ,collapse ,or fall en o f from endom e m-brane ,acco m pan i ed by degenera ti on of interna l e l asti c m e m brane ,such as uneven thickness ,absence o f i nter m ittent and m ed ial s moo t h m usc l e cell nec rosis .M yo fil am ents i n the cytoplas m w ere condensed t o f o r m a high e l ectron -dense cytop l as m.N o m i cro -aneurys m w as observed .Conclusions T he pa t ho l og ica l changes of cerebra l s m a ll artery wa ll s load -bearing laye r in hyper tensi ve pati ents i nc l ude i nterna l elastic l ayer rupt ure ,s m ooth muscle layer o f degenerati on ,decreased elasti c ity and increased frag ility .Sm all artery w a lls m ay rupt ure ,resulti ng i n bleed i ng under the cond iti on o f rapi d dynam ic changes of b l ood fl ow.
K ey words H ypertensi ve i n tracerebra l he m orrhage Pathology A rter i o la u ltrastructure
高血压脑出血是神经外科常见急症,死亡率接近50%[1]
,且生存患者中超过半数者会因严重残障而生活无法自理,而被认为对社会生产力破坏极大。尽管对高血压脑出血的记载可追溯到一个多世纪之前,但由于出血部位组织的破坏,使出血血管的辩认十分困难。至今对其发病机理仍有争议,本研究通过电镜观察高血压脑出血患者的责任血管或血肿壁旁穿支动脉的研究,探讨出血的机制。
1 资料与方法
1.1 临床资料 病例入选标准:病例来源为北京天坛医院神经外科收治的高血压脑内出血患者;发病后经CT 证实脑实质内存在出血;年龄大于18岁;有明确高血压病史,按照世界卫生组织(WHO )与国际高血压学会1999年颁布的高血压指南中规定,高血压的诊断标准是收缩压 140mmH g(18 7kPa)和/或舒张压 90mmH g(12 0kPa);采用皮质造瘘术且取得责任动脉和/或血肿壁旁脑小动脉。病例排除标准:年龄小于18岁;发病前1周内有明确头外伤病史;神经外科手术史;正在接受抗凝治疗的患者;伴发恶性肿瘤、严重结缔组织病、血液疾病、AV M 和M oya -M oya 病等疾病;
出血性梗塞。对于确诊或疑似脑血管淀粉样变的患者
均由研究序列中删除。脑实质内血肿清除术中行皮质造瘘法达血肿腔,造瘘直径约2c m,借助显微镜取材:血肿清除术中如在血肿腔壁上发现出血动脉应游离血管,在出血血管根部用银夹钳闭后剪下远端的血管。如未发现明确出血动脉,则由造瘘组织中采取皮质或穿支动脉观察。我们共收集12例标本,见表1。
1.2 标本的处理与制备 取出血管置40 2%戊二醛PBS 固定液固定2h ,PBS 缓冲液洗涤2次,每次10m i n ,再置4 1%锇酸PBS 固定液固定2h ,PBS 缓冲液漂洗。30%、50%、70%乙醇逐级脱水、块染,618包埋液与环氧乙烷浸透,置60 烘箱内48h ,LKB 超薄
切片机切片(每例标本分别切取3个超薄切片),柠檬
酸铅染色液染,H I TAC H I H 500透射电镜观察。
2 电镜结果
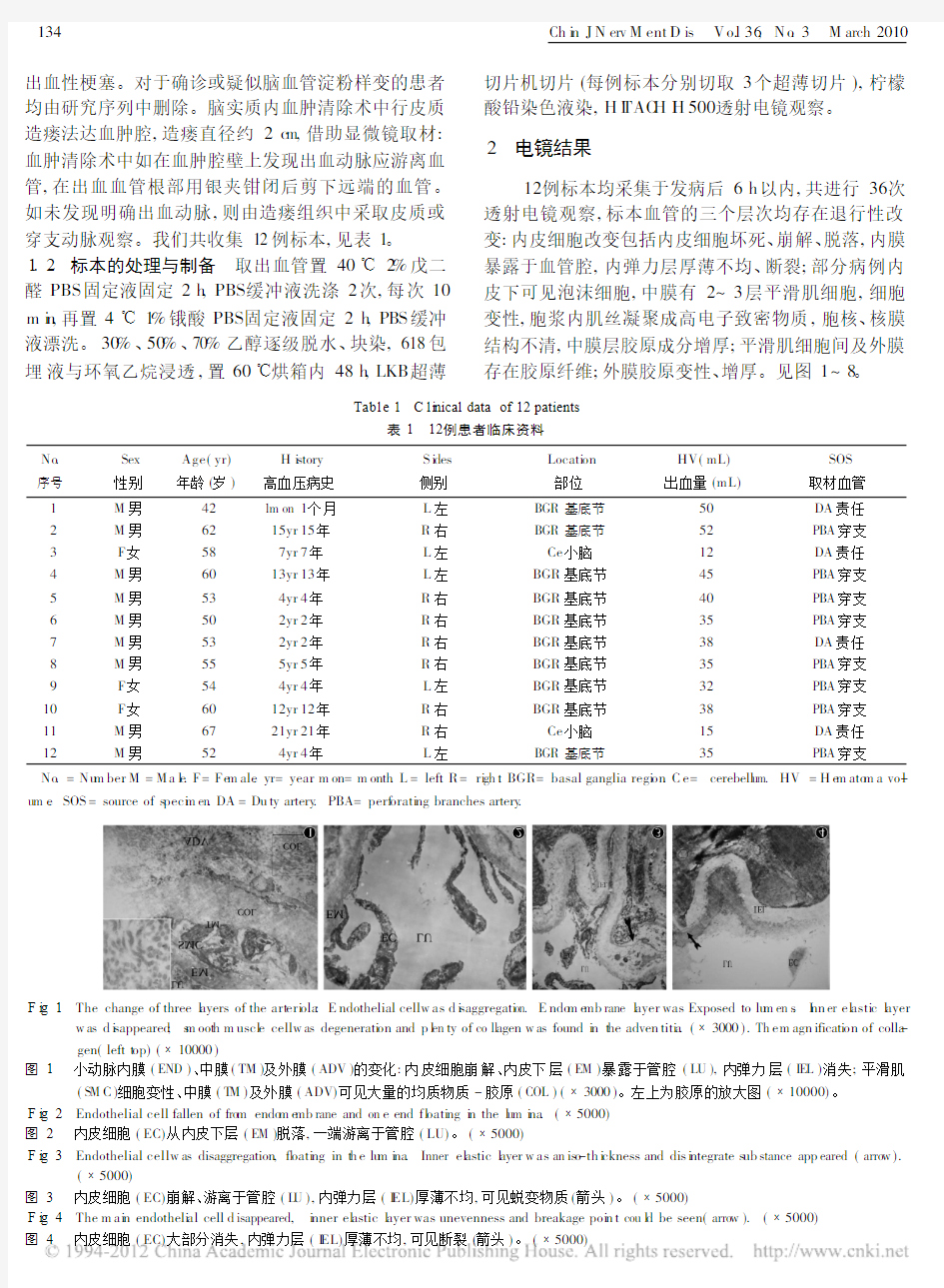
12例标本均采集于发病后6h 以内,共进行36次透射电镜观察,标本血管的三个层次均存在退行性改变:内皮细胞改变包括内皮细胞坏死、崩解、脱落,内膜暴露于血管腔,内弹力层厚薄不均、断裂;部分病例内皮下可见泡沫细胞,中膜有2~3层平滑肌细胞,细胞变性,胞浆内肌丝凝聚成高电子致密物质,胞核、核膜结构不清,中膜层胶原成分增厚;平滑肌细胞间及外膜存在胶原纤维;外膜胶原变性、增厚。见图1~8。
Tabl e 1 C li nical data of 12patients
表1 12例患者临床资料
No .序号Sex 性别Age(yr)年龄(岁)
H i story 高血压病史S i des 侧别Locati on 部位HV(mL)出血量(mL)
SOS 取材血管1M 男421m on 1个月L 左BGR 基底节50DA 责任2M 男6215yr 15年R 右BGR 基底节52PBA 穿支3F 女587yr 7年L 左Ce 小脑12DA 责任4M 男6013yr 13年L 左BGR 基底节45PBA 穿支5M 男534yr 4年R 右BGR 基底节40PBA 穿支6M 男502yr 2年R 右BGR 基底节35PBA 穿支7M 男532yr 2年R 右BGR 基底节38DA 责任8M 男555yr 5年R 右BGR 基底节35PBA 穿支9F 女544yr 4年L 左BGR 基底节32PBA 穿支10F 女6012yr 12年R 右BGR 基底节38PBA 穿支11M 男6721yr 21年R 右Ce 小脑15DA 责任12
M 男
52
4yr 4年
L 左
BGR 基底节
35
PBA 穿支
No .=Nu m ber .M =M a l e .F=Fe m ale .yr=year .m on=m onth .L =left .R=ri gh t .BGR=basal ganglia regi on .C e=cerebell um.HV =H e m ato m a vo-l um e .SOS =source of s peci m en .DA =Du ty artery .PBA=perf orati ng branches artery
.
F i g .1 The change of three l ayers of the art eri ola :E ndothelial cellw as d i saggregati on.E ndo m e mb rane l ayer was Exposed to lu m en s .I nn er el asti c l ayer
w as d i sappeared ;s m oot h m uscl e cellw as degenerati on and p l en ty of co ll agen w as found i n t he adven titi a .( 3000).Th em agn ificati on of colla -gen(left t op)( 10000)图1
小动脉内膜(END )、中膜(TM )及外膜(ADV )的变化:内皮细胞崩解、内皮下层(EM )暴露于管腔(LU ),内弹力层(IEL )消失;平滑肌(SM C )细胞变性、中膜(T M )及外膜(ADV)可见大量的均质物质-胶原(COL )( 3000)。左上为胶原的放大图( 10000)。
F i g .2 Endothelial cell fallen of fro m endo m e mb rane and on e end fl oati ng i n the l um i na .( 5000)
图2内皮细胞(EC)从内皮下层(EM )脱落,一端游离于管腔(LU)。( 5000)
F i g .3 Endothelial cellw as disaggregation ,fl oati ng in t h e lu m i na .Inner el astic l ayer w as an is o -th i ckness and dis i ntegrate s ub stance app eared (arro w ).
( 5000)图3内皮细胞(EC)崩解、游离于管腔(L U ),内弹力层(I EL)厚薄不均,可见蜕变物质(箭头)。( 5000)F i g .4 The m ai n endotheli al cell d isappeared,i nner el astic l ayer was unevenness and breakage poi n t cou l d be seen(arro w ).( 5000)图4
内皮细胞(EC)大部分消失,内弹力层(I EL)厚薄不均,可见断裂(箭头)。( 5000)
F i g .5 Endom e mb rane l ayer con tai ned f oa m cell (t h ic k arro w )and li pof u sci n w as found i n t he foa m cell(th i n arro w )( 6300)图5血管壁内皮下可见泡沫细胞(粗箭头),泡沫细胞内可见脂褐素(细箭头)( 6300)
F i g .6 I nn er elastic l ayerw as breakage(arro w ).Sm oot h mu scle cellw as degenerati on .N ecros i s and nucleus electron dense m att er cou l d be found .( 6300)
图6
内弹力层(IEL )断裂(1),平滑肌细胞(S M C)变性坏死,胞核(NU )内见高电子密度物质。( 6300)F i g .7 De novo b l ood si nu s cou ld be seen i n t h e t un icam edia .Endot h eli al cell frag m en t (t h ick arro w )and plas m a p rotei n (t h i n arro w )w as found i n l u -
m i n a als o 。( 3150)
图7
中膜新生血窦形成,窦腔(L U )内可见退变的内皮细胞(EC )碎片(粗箭头)及大量的血浆蛋白(细箭头)。( 3150)F i g .8 M yofila m ent conden s ati on w as found i n t h e cytop las m ofSm ooth mu scle cel,l cellm e m bran e and nu cl earm e m brane cou l d not be seen cl early .( 5000)
图8
中膜平滑肌细胞内胞浆内见肌丝凝聚,胞膜、核膜结构不清。( 5000)
3 讨论
高血压脑出血是由于高血压病导致脑血管病变而发生的脑内出血,其确切的出血机制尚存在争议,目前的学说包括脑中小动脉肌层病变学说、脑软化学说、微动脉瘤学说
[2]
。本研究表明,高血压脑出血患者责任动脉或血肿旁动脉各层均存在病理变化,且血管病变程度与高血压病程密切相关。
3.1 血管内膜的变化 血管内膜衬附于血管壁的内面,对血管具有机械性的保护作用,无主动性舒缩能力,血流动力学因素的改变,常首先影响到血管内膜
[3]
。在高血压时,血管内皮细胞常最先受到损害
[4]
。
内皮细胞崩解、脱落后,内弹力层将失去其天然屏障及营养、代谢的来源,在血压骤变、调节失调时,将出现内弹力层的以突然发生断裂及缺如为主的裂纹样变化。本组资料显示12例标本的内皮细胞均有不同程度的改变:包括内皮细胞的变性、崩解、坏死,严重者可见内皮细胞从内膜上脱落到管腔,内皮下层裸露在管腔,内弹力层厚薄不均、断裂甚至部分消失。图2~4分别显示的是病例1、5、2的电镜改变,可以推测,随着病程的延长,内皮细胞发生脱落、游离、崩解坏死的改变,内弹力层发生厚薄不均、断裂的变化;其中病例1的病史虽然很短,但是其平常血压高达200mmHg /120mmH g ,且伴有肥胖及吸烟饮酒史,故考虑外界因素,如肥胖、吸烟、饮酒可加速血管壁的改变。有人发现高血压通过内皮细胞凋亡途径损伤血管内皮,本组资料也显示血管内皮细胞坏死崩解的越明显,内弹力层退变越显
著。本组资料尚未发现内弹力层的局部逐渐变薄、膨
隆、外突等微动脉瘤样变化。国内一些学者的资料中也未发现微动脉瘤结构
[5]
。所以是否确实存在微动脉
瘤,还是这些结构本身由注射引起的伪迹、复杂的血管团、外膜下出血或是血肿损伤内膜后引起的血管外凝血块
[6-8]
,或是当时取材和染色技术不良的结果,有待
于进一步增加病例资料证实。
3.2 血管中膜的变化 血管中膜主要由平滑肌细胞及胶原纤维组成,平滑肌是血管壁承受压力的主要结构之一。高血压患者血管内膜除了具有对血管的机械性保护外,还可分泌诸多的活性因子,如血管收缩和舒张因子。内膜的变化,一方面是由于内膜退变致保护作用减弱,分泌的活性因子减少,影响到平滑肌细胞,另一方面血管内皮细胞损伤可使脂质和单核细胞进入内皮下,单核细胞摄取脂质转化为巨噬细胞和泡沫细胞,后两者与损伤内皮细胞分泌生长因子刺激平滑肌细胞增殖,这种过程反复进行导致动脉硬化斑块形成,胶原成分增加[9]
,引起高血压的血管壁结构的改
变
[10]
。
本组资料显示,血管壁中膜的变化主要表现为平滑肌细胞的增值、肥大、或者变性坏死,肌丝排列紊乱,致密斑模糊,中层的胶原成分增多,部分病例(病例5、9)血管壁内皮下可见泡沫细胞,泡沫细胞内可见脂褐素,病例7的电镜中见到中膜层内新生血窦,血窦内见崩解的内皮细胞碎片。血窦一般见于血管外膜,在变性的中膜中见到这些改变,考虑这是在高血压病程中存在修复与重建过程。
3.3 血管外膜的变化 脑部血管的细小动脉,外层较为薄弱,主要为胶原成分,缺乏外弹力层,本组资料显
示外膜的主要变化为外膜胶原变性、增厚。胶原成分的变化,表面上看是增厚,但是其质量下降,表现为弹性降低,脆性增加。
上述改变的结果是脑小动脉脆性增加,韧性降低,其结果是脑小动脉壁的管壁组织,特别是承力层结构,发生局部断裂或缺乏而产生的局部弱化现象,这也类似于管道力学中的裂纹样改变。由于血管的自修复能力,发生断裂或缺乏的部位常被其他组织所代替。替代组织可能是增生的组织,也可能是与周围组织松散连接的组织,如血栓,硬化斑组织等
[11]
。当血管壁出
现裂纹时,在足够大的内压力或流场的冲击力的作用下管壁断裂。初步研究表明裂纹首先在基质细胞形成,然后沿细胞之间的界面扩展。在遇到纤维时(在低应力下,承载的主要是弹性纤维和平滑肌纤维,而应力高时,胶原纤维是主要的承载体),裂纹张开受阻,应力增大时,基质细胞与纤维之间的界面受剪破坏,纤维被拉断,裂纹进一步扩展直到穿过血管壁形成贯穿裂纹,从而引起血管出血。另一种情况是虽然纤维未被拉断,但基质内的局部破坏及界面处的受剪破坏增加了对血液的通透性,损坏了血管的完整性和密封性
[11-12]
。久而久之必然发生脑微血管壁钢性断裂或
撕裂出血。
参
考
文
献
[1] 孙树杰,王心杰,陈血梅,等.高血压脑出血外科治疗现状及进
展[J].大连医科大学学报,2000,22(4):300-302.
[2] 张德英,陈嘉峰,冯加纯,等.高血压脑出血患者血肿灶周组织
学观察[J].中风与神经疾病杂志,2006,23(5):555-557.[3] 周山,肖克娜.高血压对脑血管的影响[J].高血压杂志,1999,
6(2):144-146.
[4] W h ite CR ,Sh el ton J ,Chen S J ,et a.l E strogen restores endotheli al
cell f uncti on i n an experi m en talmodel of vascu lar i n j u ry[J].C ir -culati on ,1997,96(5):1624-1630.
[5] 董钊,石铸,陆兵勋.脑出血急性期患者血肿周围细小动脉的
病理变化[J].临床神经病学杂志,2005,18(4):247-249.[6]
Fe w elM E,Tho m pson BG Jr ,H off J T .Spon taneou s i n tracerebral h e m orr h age :a revi ew [J].N euros u rg Focus ,2003,15(4):E1.[7] Qu resh iA I ,Tuhri m S ,B roderic k J P ,et a.l Spontaneous i n tracere -b ral h e m orrhage[J].N E ngl J M ed,2001,344(19):1450-1460.
[8] Ruby C.B rai n,hypertens i ve he m orrhage [J/OL ].Em ed i ci n e ,
[2009-04-14].http ://www.e m ed i ci ne .co m /rad i o/t op i c99.ht m .[9] 顾苏兵,赖小彪,华燕吟.高血压病、 型糖尿病和高脂血症与
血管内皮损害[J].中国动脉硬化杂志,1999,7(3):259.[10]
Cottone S,Vadal AA ,M angano M T,et a.l Endot h eli um-deri ved f act ors i n m i croalbum i nuric and nonm icroal bum i nuric essenti al hy -perten si ves[J].Am J H yperten s ,2000,13(2P):172-176.
[11]
Zaz u lia AR ,D iri nger MN,Derd eyn CP,et a.l Progress i on of m ass effect aft er i n tracereb ral h e morrhage[J].S troke ,1999,30(6):1167-1173.
[12]M ontan er J ,A l varez -Sab i n J ,M oli na C ,et a.l M atri x m et allopro -t e i nase exp ress i on after hum an card i oe mbo li c stroke :te mporal
p rofile and rel ation t o neu rol ogical i m pair m ent[J].Stroke ,2001,
32(8):1759-1766.
(收稿日期:2009-11-25)
(责任编辑:甘章平)
保定市科技计划项目(编号:09ZF014) *
河北省第六人民医院(保定 071000)
通讯作者(E-m ai:l z hxy88@126.co m )
短著述
智力水平、精神症状对二项必选
数字记忆测验的影响
储耀辉*
张香云
*
陈金萍*
李兴艳
*
刘建丛*
桑文华*
魏玉莲
*
[关键词] 二项必选数字记忆测验 精神发育迟滞 精神分裂症
二项必选数字记忆测验(bi no m ial forced -choice di g it me m ory
tes,t BFD M T)在精神疾病司法鉴定中可用于检测伪装记忆或智力低下的量化工具[1-3]
。在测验过程中要注意智力水平对测验成
绩的影响
[4]
。而精神症状对BFDMT 测验得分的影响如何,既往
研究较少。本研究对精神发育迟滞(mental retarda ti on ,M R )、精神分裂症患者、正常人进行BFD M T 测查比较,以便更好地指导实践。
1 资料与方法
1.1 研究对象:来自2008年至2009年在河北省第六人民医院的精神分裂症住院患者、门诊或住院的M R 患者,均符合中国精神障碍分类与诊断标准第3版(CC M D -3)的诊断标准。诊断由两名主治以上的医生完成。精神分裂症患者经阳性和阴性症状量表(P ANSS)评定 60分,目前均应用抗精神病病药物治疗,没有冲动、不合作现象,能完成本测验所有的项目。被试均不涉及法律问题。精神分裂症组60例,男28例,女32例;年龄18~55岁,平均(28 05 9 21)岁;小学及以下17例,初中27例,高中及以上16例。MR 组56例,男33例,女23例;年龄16~64岁,平均
(下转第140页)
【摘要】高血压脑出血术后总伴随着患者不同程度的肢体、语言或吞咽等多种功能障碍,严重地影响了患者的生活质量,甚至生存欲望。为减轻和消除术后的不良后果,提出了从心理护理、饮食指导、功能锻炼和运动指导、语言功能训练及预防各种并发症等五个方面加强术后恢复性治疗,对提高患者的康复有一定的指导意义。 【关键词】高血压术后;康复教育 高血压性脑出血患者多发病急、来势凶猛,是造成患者死亡和致残的常见疾病,而手术是抢救患者生命的主要治疗方法,但手术后病程长,患者均伴有不同程度的肢体、语言或吞咽等多种功能障碍,恢复较慢,常导致患者生活不能自理、丧失劳动能力,不但给社会和家庭带来沉重的精神及经济负担,更影响患者的生存质量。因此,我们在其住院期间特别是术后加强了对患者的健康教育,提高了治疗效果,减少了住院时间,使患者的生存质量也得到了提高。 1 心理护理 首先让患者绝对卧床休息,减少探视,帮助其正确面对现实,解除悲观情绪,消除顾虑,鼓励患者进行主动锻炼,尽可能地让患者接受自己喜欢依赖的治疗方案,给患者营造一个关心、体贴、和睦的家庭护理氛围,家庭的稳定是患者心理健康首要条件,引导其进行积极的心理调节,这样会使患者培养和树立治疗信心,并且能大大提高治疗的效果,有利于患者心理的康复。 2 饮食指导 高血压脑出血术后患者处于高代谢和负氮平衡状态, 除静脉给予营养支持外,康复期的胃肠道营养支持更重要。因此,尽早给予高蛋白、高热量、高维生素饮食,保证营养的供给,以增强机体免疫力,暂无法经口进食的患者给予留置胃管,每天注入足够的水分和流质饮食,合理搭配膳食,防止便秘。 3 功能锻炼和运动指导 高血压脑出血后的半身不遂等后遗症,要通过功能锻炼及适当的运动,改善机体的循环和代谢,以促进病体的康复。要做到有计划、定时、定量加强瘫痪肢体的被动活动与主动锻炼,高血压性脑出血患者肢体肌力0~1级,早期应采用有效的按摩和被动运动,由健侧至患侧,大关节至小关节3~5次/d,10~20min/次左右,以增强患者肢体的力量,同时拍打、按摩肌肉,促进肌力的恢复。患者病情稳定即可开始协助患者被动运动,肌力开始恢复时,帮助鼓励患者自主运动。功能锻炼按卧位-坐位-站位-步行,循序渐进,同时配合针灸、按摩等。并指导家属帮助按摩,坚持锻炼,瘫痪肢体的功能都可以有所恢复。 4 语言功能的训练 患者清醒后的早期应以口腔训练为主,练习发声和咽腭闭合训练。待患者适应后,以咽部训练为主,进行咽部冷刺激,吸吮与喉上抬训练,闭锁声门练习和声门上吞咽。对失语或语言不利的患者,每天上、下午要有一定的时间进行语言训练,逐步恢复语言功能。运动性失语:字-词-短句;感觉性失语:用手势、表情来表达用意;命名性失语:用物品反复教患者说出其名称。另外,可让患者跟着预先录制好的标准语进行逐字逐句的语言再训练,但要注意防止患者过度疲劳。 5 预防各种并发症 5.1 积极有效的排痰,保持呼吸通畅,预防肺部感染 首先,对意识不清,病情较重的患者,应采取每1~2h翻身1次,防止痰液坠积,同时配合叩背,以利于痰液排出;其次,要做好口腔护理,每日三餐后漱口,口腔护理2次/d,观察口腔黏膜有无异常,合理选择漱口水及控制口腔感染的药物。 5.2 保持患者皮肤完整,防止褥疮发生 首先,给患者及家属讲解定时翻身的重要性,并给予示范,检查及督促,每2~3h翻身1次,避免拖、拉、推等动作;其次,是保持床铺的清洁、平整、干燥。定时温水擦澡按摩,增进局部血液循环,改善局部营养状况。 5.3 鼓励病人多饮水,以达到清洁尿路的目的 并注意会阴部的清洁,预防交叉感染。如发现尿液混浊、发热,是泌尿系感染的征兆,应及早治疗。
高血压脑出血的护理常规 一、病因 有些诱因可导致血压突然升高,如:剧烈运动、情绪波动、咳嗽排便等,也可无明显诱因而在休息、睡眠等安静状态下发病。部分病人可有一定的先兆。起病突然,进展迅速,多数是剧烈头痛、呕吐,很快出现意识障碍和神经功能缺失。出血量少者病人可清醒,但多数有意识障碍,轻者嗜睡,重者迅速昏迷。部分已癫痫发病或大小便失禁为首发症状。常有对侧偏瘫和偏身感觉障碍,优势半球出血可有失语。如病程进展快,发生脑疝,会出现肌张力增高,病理征阳性等相应表现。眼底可有视网膜出血或视盘水肿,瞳孔可不等大,双侧缩小或散大,呼吸深大,节律不规则,脉搏徐缓有力,血压升高,体温升高,部分病人可有急性消化道出血呕吐咖啡色胃内容物。按出血部位不同,可有不同的临床特点。 二、临床表现 1、基底节出血是脑出血最常见部位,主要临床表现除了头痛呕吐、意识障碍等一般障碍外,因内囊受压或破坏出现对侧偏瘫、偏身感觉障碍和同向偏盲,即所谓的“三偏”征象。优势半球出血可有失语表现。 2、丘脑出血约占脑出血的10%-15%。丘脑出血的源动脉为供应丘脑的穿动脉。当血肿较小且局限在丘脑本身时,可出现嗜睡及表情淡漠,对侧偏身感觉障碍,如病变累及脑干背
侧,可出现双眼向上凝视、瞳孔大小不等。累及内囊可有不同程度“三偏”,下丘脑出血可出现高热、昏迷、脉搏加快、血压升高级内环境紊乱等。 3、脑干出血脑桥出血约占脑出血的10%,脑桥是较为重要的生命中枢,这种类型的出血病情相当危重,临床表现为起病急骤,突发剧烈头痛呕吐,可立即出现意识障碍,迅速深昏迷状态,针尖样瞳孔是桥脑出血的特征性改变。可出现四肢瘫痪,还可出现急性应激性溃疡,出现中枢性顽固高热和呼吸节律紊乱等,预后极差。 4、小脑出血临床表现为突发剧烈呕吐、枕部疼痛,眩晕及因共济失调而摔倒,查体可有颈项强直,眼球震颤及构音不清。出血量大,可致四脑室受压或出血破入四脑室导致急性梗阻性脑积水,可使颅内压迅速增高,导致枕骨大孔疝,严重者迅速死亡。 5、脑室出血主要临床表现为脑膜刺激症状和脑脊液循环受阻引发的颅内高压症状,以及出血部位脑组织损伤或受压引起的神经功能障碍。症状轻重与出血量关系密切。轻者可只有头痛呕吐,重者除剧烈头痛、频繁呕吐外,还有昏迷、抽搐、高热、瞳孔变化等表现。 三、护理评估 1.询问病人起病的情况。 2.观察神志、瞳孔及生命体征的情况。
高血压性脑出血 【病史采集】 1. 有高血压病史,中老年人多见,多在情绪激动或体力活动时突然起病。 2. 常以突然头痛为首发症状,继而呕吐、抽搐、意识障碍等。病情轻重不一,轻者与脑梗塞相似,重者全脑症状显著,其轻重取决于出血的原发部位、出血速度、出血量、血肿的扩延方向及波及范围,以及脑水肿、脑缺血等继发性病理改变的情况。 【体格检查】 1. 一般检查:血常规、尿常规、肝功能、HBsAg、血脂、血糖、钾、钠、氯离子、BUN、CO CP、血液流变学、心电图等。 2 2. 神经系统检查 (1) 全脑症状 1) 大多有程度不同的意识障碍,少数清醒,重则昏迷。 2) 生命体征:早期血压多有显著升高,轻症脉搏、呼吸无明显改变。重症呼吸深缓,呈鼾声呼吸。病情恶化时呈中枢性呼吸循环衰竭,中枢性高热。 3) 可有去大脑强直发作。 4) 瞳孔改变:形状不规则,双侧缩小,双侧大小不等或散大,对光反应迟钝或消失,提示脑干受损或脑疝形成。 5) 眼底:可见视网膜动脉硬化和视网膜出血,偶有视乳头水肿。 6) 脑—内脏综合征:如上消化道出血、心律不齐、肺水肿等。 7)脑膜刺激征阳性。 (2) 局灶症状 1) 基底节区(内囊)出血:最多见,分外侧型、内侧型和混合型。三偏症状明显,早期常有双眼向病灶侧凝视,优势大脑半球病变可有失语。重症者多属内侧型和混合型,起病急、昏迷深、频繁呕吐或有脑疝形成。 2) 脑叶出血:意识障碍较轻,可有头痛、呕吐、脑膜刺激征阳性或有抽搐发作,局灶症状因受损脑叶不同而异。 3) 桥脑出血:重型者昏迷深、瞳孔缩小、高热、呈去脑强直或四肢瘫;轻型者有出血侧面神经、外展神经麻痹和对侧肢体瘫痪、交叉性感觉障碍、头和双眼转向瘫痪侧。 4) 小脑出血:多表现为突然眩晕、频繁呕吐、枕部头痛、眼球震颤、共济失调。重症大量出血者很快昏迷或因枕大孔疝死亡。 5) 脑室出血:深昏迷、瞳孔缩小、中枢性高热和去大脑强直。 【辅助检查】 1. 腰椎穿刺:脑脊液压力增高,多呈血性。如有CT检查,可不作腰穿,以免引起病情加重,甚至诱发脑疝形成。 2. CT检查:可见脑实质内出现高密度影,确定出血部位、出血量及扩展方向。 3. 脑血管造影:显示占位病变征象。有助于鉴别其它脑血管病所致的脑出血。 【诊断要点】 1. 根据病史、体格检查和辅助检查,作出高血压性脑出血的诊断。 2. 对出血部位、出血速度、出血量、出血扩展方向、血肿波及范围以及脑水肿、脑缺血等继发性病理改变作出诊断或估计。 3. 与其它非高血压性脑出血相鉴别:如脑血管畸形、脑动脉瘤、脑淀粉样血管病、血液病、脑动脉炎、口服抗凝剂等所引起的脑出血。 【鉴别诊断】 1.昏迷病人 应与一氧化碳中毒、肝昏迷,尿毒症、低血糖等引起的意识障碍相鉴别。
急性高血压性脑出血 病例:患者,男,65岁,退休工人,因“发现神志不清2小时”急诊入院。2小时前家人发现·患者神志不清,呼之不应,卧于床上,身周见呕吐物。伴咖啡色物,无抽搐,无大小便失禁。查体:BP220/130mmHg,P56bpm,R19bpm,SPO2 89%,中度昏迷,瞳孔等大,0.3CM,对光反射消失,两肺呼吸音清,闻及喉鸣音。心率齐,未及病理杂音,巴氏症(+),头颅CT:左丘脑血肿,溃入脑室,脑干,两侧基底节区及半卵圆中心多发陈旧脑梗。 模拟案例检查评分表 项目一 1.立即上前迎接 2.查生命体征,判断病情。 3.即时通知医生,医生即时到诊室。 4.开通绿色通道。 5.根据不同病情,添加检查要点。 用时1分钟,计时1分钟 病人到达急诊,分诊护士主动到大门口接诊。立即测生命体征诊断病情危重程度,对危重病人立即通知急诊科医生及护士。 (护士,急诊医生,实习医生到场) 分诊护士:心率58 bpm,R19bpm,血压BP220/130mmHg,。 (一般治疗) 用时2分钟,计时3分钟 医生:吸氧,心电监护,患者口角有呕吐物,清理口腔并吸痰。测血糖。 开通一路静脉通路NS100 iv gtt st!(立即开始心肺等基本查体) . 用时1分钟,计时4分钟 各护士按医嘱执行,并一护士通知患者家属挂号。挂号窗口拥挤,回急诊。 患者家属:窗口太拥挤,挂不上。 医生:开通绿色通道。 (医生继续查体中,实习医生填写绿色通道申请单,并开始填写急诊病历首页) 项目二 6.病史采集规范,体检准确 7.急诊病历书写符合要求。 8.在进一步检查前与病人或家属知情谈话。 9.留取标本规范,及时送达。 10.与相关科室联系 11.对病人进行治疗 病史采集用时3分钟,计时7分钟 护士:血糖5.6。BP220/130mmHg,P56bpm,R19bpm,SPO2 89% 医生:加大氧气流量到5L. 5%硫酸镁10ML im st! 医生:你们几点钟发现病人的,当时患者还有意识吗?有没有抽搐?身边的呕吐物的颜色?性质?有没有大小便失禁?
快速学会脑出血部位辨识脑的解剖示意图:
常见脑出血部位: (1)基底节区出血:基底节区是最常见的脑出血部位,豆纹动脉的破裂出血血肿即位于基底节。基底节出血又可以细分为:壳核出血,丘脑出血,尾状核头出血等..。.。..文档交流 ①壳核出血(putamen hemorrhage):基底节区的壳核是较为常见的出血部位,约占50%~60%,主要有豆纹动脉外侧在破裂引起,出血后可突破至内囊,临床表现与血肿的部位和血肿量有关,中大量出血时常见的症状主要表现为内囊受损的引起的对侧偏瘫,还可有双眼向病灶一侧凝视,偏身感觉障碍等。出血量大时影响脑脊液的循环,压迫脑组织产生短时间内昏迷、呼吸心跳受影响,甚至出现短时间内死亡,出血量小时仅表现为肢体症状,临床上较为多见.。。..。。文档交流 内囊外型出血 1.高血压性脑出血最常见的类型 2.多由外侧豆纹动脉破裂引起
3。内囊三偏征(对侧偏身感觉障碍,偏盲及偏瘫)+失语 ②丘脑出血(thalamic hemorrhage):相对壳核出血发生率较低,主要由于丘脑穿支动脉或者丘脑膝状体动脉破裂导致,丘脑出血的特点除与壳核出血类似的症状如偏身运动障碍、感觉障碍等,可出现精神障碍,临床上常见的有情绪低落、淡漠等,还可出现痴呆、记忆力下降等症状,出血量较大亦可短时间内危急生命。由于位置靠近第三脑室,丘脑出血症状容易反复,还易出现持续性顽固高热等症状.。..。。.文档交流 内囊内型出血 偏身感觉障碍
③尾状核头出血:较为少见,出血量常不大,多破入脑室,出现急性脑积水症状如恶心、呕吐、头痛等,一般不出现典型的肢体偏瘫症状,临床表现可与蛛网膜下腔出血类似。。.。.。。文档交流 2)脑叶出血:发生率较少,约占脑出血的5%~10%,一般合并有颅内血管畸形、血液病、烟雾病等患者常见,血肿常见于一个脑叶内,有时也会累计两个闹叶,临床上以顶叶最为常见,因为出血位置较为表浅,血肿一般较大,根据不同的部位以及出血量,临床表现较为多见复杂,可有肢体偏瘫、癫痫发作、失语、头痛、尿失禁、视野缺损等等。..。。.。文档交流
高血压患者脑出血术后康复治疗分析 摘要:目的:探讨高血压脑出血后患者的康复治疗的临床效果。方法:采用回顾性分析的方法,分析我院神经内科2005年1月-2008年1月收治的高血压术后病例100例的临床资料,依据治疗方式的不同随机分为观察组(60例)和对照组(40例)。结果:观察组Fugl-Meyer评分和Barthel 指数评分和对照组组内治疗前和治疗后比较,两组治疗后均比其相应的治疗前评分明显升高(P0.05);观察组治疗后与对照组比较具有显著差异性(P<0.05)。结论高血压脑出血后患者术后康复应与治疗并进,药物治疗仍很重要。 关键词:高血压;脑出血;术后;康复治疗 【中图分类号】R544.1 【文献标识码】A 【文章编号】1672-8602(2015)06-0123-02 高血压脑出血是严重危害人体健康的常见病、多发病,病死率及致残率高,不重视术后康复治疗的现象较多,引起患者肌肉萎缩、关节畸形等严重后遗症较多,尤其是脑出血并脑疝患者发病急、病情危重,非手术治疗预后极差[1],本研究通过对我院高血压脑出血术后患者的康复治疗进行观察,现报告如下: 1 资料与方法
1.1 临床资料选取我院神经内科2005年1月-2008年1月收治的高血压术后病例100例,其中49例行脑内血肿清除、去骨瓣减压术,39例行血肿腔置管引流术,12例行小骨窗脑内血肿清除术。诊断标准:所有病例均符合1995年全国第四届脑血管病学术会议通过的各类脑血管疾病诊断 要点。年龄43岁-78岁,平均年龄55.6±7.4岁,病程5-7天。Brunnstrom分级I-Ⅱ级60例,Ⅲ级-Ⅳ级30例,Ⅴ级-Ⅵ级10例。在患者家属知情同意的情况下,依据术后治疗方式的不同将患者随机分为观察组(术后康复治疗组60例)和对照组(术后常规治疗组40例)。两组患者性别构成比、平均年龄、病程长短、病情分级经过统计学比较分析,无显著性差异(P>0.05),具有可比性。 1.2 治疗方法对照组患者术后均接受常规药物治疗,观察组在对照组治疗的基础上,在生命体征稳定,神经学症状不再进展后48h,即开始进行早期床上被动运动,术后康复治疗方法以BoBath疗法为核心,按BoBath分期特点结合脑出血功能障碍特点循序渐进进行。康复内容包括床上正确体位(良肢位)、床上运动、坐起训练、坐位平衡训练、站立平衡训练、步行训练、语言训练及日常生活自理能力训练。治疗于第4周末结束后进行评定。 1.3 评价标准肢体运动功能的评定采用Fugl-Meyer评分方法,日常生活自理能力的评定采用Barthel指数评分法。
高血压脑出血病历 Document number:PBGCG-0857-BTDO-0089-PTT1998
江津市中医院 住院病案 心脑血管科床住院号: 姓名:性别:男病案号: 年龄:61岁婚况:已婚 职业:出生地:重庆江津 民族:汉国籍:中国 家庭地址或单位:邮政编码402260 入院时间:2/7/6 9Am 病史采集时间:20/7/6 9Am 病史陈述者:患者本人可靠成度:可靠发病节气:小暑前问诊: 主诉:反复头晕头痛10年,复发加重2小时,呕吐胃内容物1次。 现病史:患者于10年前,常因劳累或情绪激动而出现头晕,头痛,面时潮红,曾测血压高,最高时达180/120 mmHg,曾服用卡托普利25毫克每日三次治疗,服用药物一月余,患者头痛症状好转,血压降至正常,故自停服用降压药物至今。但以后常因劳累或情绪激动而感头昏痛症状加重,经服中草药治疗(具本药物不详),患者头昏痛症状时轻时重,但未曾引起重视,也未曾治疗,长期血压值在170-180mHg/100-110mmHg之间。2小时前,患者突感头昏痛症状加重,且呕吐胃内容物一次,当时无意识障碍及抽搐,无肢体瘫痪,无大小便失禁,故急送至我院,急查头颅CT示:脑室出血,故门诊以“脑室出血”急收入院。
患病来,患者大小便正常,无潮热盗汗,无胸闷、心累及心前区不适,无阵发性夜间呼吸困难。 既往史:否认结核、肝炎等传染病史,无外伤手术输血史,无职业病史,无中毒史,余各系统回顾无重要病史。 过敏史:否认食物、金属等过敏史。 其它情况:出生于江津,我院退休职工。居住环境及生活条件好,不吸烟、饮酒。平素性格急躁,20岁结婚,育一子一女。爱人及儿子、女儿均体健。否认家族中有传染病史及遗传病史。 体格检查 T P 92次/分 R 18次/分 BP 168/105mmHg 发育正常,营养中等,神志清楚,查体合作,步入病房,精神差,自动体位,身体肥胖,正力体型,舌红,苔薄黄,脉弦数。全身皮肤无黄染,温度、湿度、弹性均可,未见斑丘疹及出血点。浅表淋巴结未扪及肿大。头颅外观无畸形,眼睑无浮肿,结膜无充血,巩膜无黄染,双侧瞳孔等大等圆,直径约,对光反射灵敏。鼻腔中未见异常分泌物,耳听力正常,外耳道无溢浓,乳突无压痛,口唇无发绀,咽无充血,扁桃体无肿大。颈软,气管居中,甲状腺无肿大,颈静脉无怒张,肝颈静脉回流征阴性。胸廓无畸形,呼吸动度一致,节律均匀,叩呈清音,语颤对等,双肺未闻及干湿罗音。心前区无隆起,心尖搏动位于第五肋间隙左锁骨中线处,无扪及震颤,心率92次/分,律齐,A2亢进,各瓣膜听诊区未闻及病理性杂音。腹平坦,全腹软,无压痛及反跳痛,肠鸣音3—5次/分,无腹主动脉搏动杂音。肝脾未扪及,莫非氏征阴性,脊柱四肢关节无畸形,双肾区无叩痛,肛门直肠及外生器检查未见异常,双下肢无水肿。
两种手术方式治疗高血压脑出血的疗效比较 发表时间:2018-07-20T15:30:50.973Z 来源:《心理医生》2018年18期作者:杜安东1 蒋庆军1 李傲2 别鹏飞1 李敏1 许世[导读] 随着人类生活质量的提高及社会发展人类精神压力增加,高血压病患者越来越多。 (1宁夏回族自治区人民医院宁夏银川 750002)西北民族大学第一临床医学院宁夏银川 750002)【摘要】目的:探索传统开颅小骨窗脑出血血肿清除术与血肿腔钻孔软通道置入引流术治疗高血压脑出血的疗效。方法:(58)例高血压脑出血患者,根据患者家属自由选择随机法将其分为开颅组(28)和微创组(30),对比两种术式的临床治疗效果。结果:提示在术后肺部感染率两组存在显著差异,神经功能缺损恢复存在差异,均具有统计学意义(P<0.05)。结论:钻孔软通道置入引流术治疗高血压脑 出血较开颅小骨窗脑出血血肿清除术治疗高血压脑出血疗效确切,值得在临床工作中推广。 【关键词】小骨窗血肿清除术;钻孔血肿引流术;并发症;疗效 【中图分类号】R651 【文献标识码】A 【文章编号】1007-8231(2018)18-0194-02 随着人类生活质量的提高及社会发展人类精神压力增加,高血压病患者越来越多。高血压致脑出血的发病率、致死致残率,严重威胁人类健康。一旦发病,给患者、家庭及社会带来一定的精神经济负担,影响生活质量。因此,我们对于高血压脑出血治疗的探索永无止境。不同的出血量及出血部位其治疗方式有所不同,但手术是大多数高血压脑出血患者最有效最直接的治疗方法。如何选择合适的手术方式以减轻患者神经功能损伤、减少并发症、降低死亡率,减轻致残率是临床研究的重点。本研究就开颅小骨窗脑出血血肿清除术和血肿腔钻孔软通道置入引流术治疗高血压脑出血的疗效做比较。旨在探讨两种手术方式的治疗效果。 1.资料与方法 1.1 一般资料 选取宁夏回族自治区人民医院神经外科2015年8月—2017年6月收治的58例高血压脑出血患者作为研究对象。其中男31例,女27例,年龄32~80岁。手术在发病后24h以内进行。所有入选患者术前均有不同程度的高血压病史,并对其进行头颅CT检查,按照多田公式计算血肿量约30~60ml。术前格拉斯哥昏迷量表(GCS)评分:6~8分26例,9~12分19例,12分以上13例。鉴于重要器官功能障碍者,脑血管畸形、动脉瘤及脑梗死后等引起的脑出血者,出血导致患者发生脑疝者,凝血功能障碍或长期使用抗凝药物者以及具有手术禁忌证者均予以排除。将入选患者随机分为对照组和观察组。 1.2 方法 对照组:小骨窗血肿清除术。结合头颅CT影像学准确定位,在全身麻醉下沿血肿中心位置,作一个约5~6cm左右的切口。撑开头皮开约3~4cm大小的小骨窗,悬吊硬脑膜后切开,电凝皮层穿刺,通过小吸引器将血肿腔内的血肿清除。出血点双极电凝予以止血,血肿腔留置引流管,常规手术关颅。术后根据复查头颅CT了解颅内血肿吸收情况2~3d拔除引流管。 实验组:钻孔血肿腔引流术。根据头颅CT影像学准确定位,选择无大血管经过以及距血肿最近头皮作为穿刺标记,在局部麻醉下切开5mm头皮,手锥直径5mm锥开颅骨,刺破硬脑膜,带针芯的12号硅胶引流管,缓慢向预定靶点逐步进针。预定深度后拔出针芯,小心抽除部分血肿使得颅内压得到一定缓解,确认引流管位置引流通畅后,于头皮妥善固定引流管,外接引流装置。对残留血肿可通过引流管注入尿激酶5~8万U每次,盐水溶解后注射到血肿腔,夹闭引流管3h后放开。复查头颅CT了解有无再出血及血肿溶解情况,决定尿激酶应用的次数。一般术后3~4d血肿引流满意拔除引流管。 1.3 术后处理 两组病例均给予预防感染、止血、抑酸、降低颅压、吸氧、维持水电解质平衡及脑神经营养支持治疗。对昏迷者宜早期行气管切开,改善通气,减轻脑缺氧、脑水肿。 1.4 统计学方法 收集到的数据应用SPSS19.0统计软件处理。计量资料如符合正态分布用均值±标准差表示,应用t检验(方差齐时使用)或t'检验(方差不齐时使用),其检验统计量用t表示;不符合正态分布则用中位数(四分位数间距)表示,应用Wilcoxon检验,其检验统计量用Z表示。计数资料采用卡方检验,其检验统计量用df表示。以P<0.05认为差异有统计学意义。 2.结果 2.1 两组临床资料在年龄、性别、术前GCS评分及术前血肿量方面均无显著差异,P>0.05;术后并发症比较:实验组共30例,术后颅内感染1例、肺部感染3例、应激性溃疡2例、伤口感染1例。对照组共28例,术后颅内感染1例、肺部感染9例、应激性溃疡4例、伤口感染3例。按照术后并发症发生率进行两组间比较,结果见表1。肺部感染率两组比较P<0.05,差异有统计学意义;颅内感染率、应激性溃疡率、伤口感染率两组比较P>0.05,差异无统计学意义。微创钻孔引流组肺部感染小于开颅手术组。
高血压脑出血案例 一、诊疗概要: 患者王某,男,54岁,因“突发头晕、左侧肢体无力约2小时”于2016年3月21日入住某县人民医院外一科。入院诊断:1、右侧基底节区脑出血(自发性);2、高血压病3级(极高危组);3、2型糖尿病。入院后予以营养脑细胞、止血、护胃等对症支持治疗。于当晚23:05出现烦躁不安,给予冬眠灵及非那根镇静治疗。3月22日6:40患者出现呈深昏迷状态,双侧瞳孔散大,对光反射消失,考虑为颅内出血量增加可能,立即给予降低颅内压,急诊复查CT提示“右侧基底节区出血明显增加并破入脑室”,遂拟急诊局麻下行双侧脑室锥颅术+血肿腔锥颅术以解除脑疝。患者于2016年3月22日7:43送入手术室后突然出现呼吸骤停,口唇发绀,立即给予对症处理。经过积极抢救后患者仍无自主呼吸,呈深昏迷状态,返回病房继续给予呼吸机辅助呼吸、止血、营养脑细胞、降低颅内压等对症处理。3月29日5:25心电监测显示室颤,立即予抢救,经抢救无效于6:05宣告临床死亡。死亡诊断:1、多器官功能衰竭。2、右侧基底节区脑出血并破入脑室。3、脑疝。4、高血压病(3级、极高危组)。5、糖尿病‖型。 二、专家分析意见 依据医患双方提供的病历资料及陈述意见,并向双方提问后,经讨论认为:1、由于未行尸检,未能明确患者的病理死因,据现有病历资料分析,考虑患者系因高血压脑出血破入脑室形成脑疝导致呼吸循环衰竭死亡可能性大。 2、医方于本次诊疗过程中主要存在以下过失:
(1)对患者病情的严重性评估不足及相关的处理存在欠缺。患者高血压脑出血诊断明确,后续出现急性颅内出血继发脑疝的风险高,但医方未予充分重视,对患者病情的严重性评估不到位,影响后续的处理,在患者入院后医方仅予保守治疗措施,未根据患者神经系统专科检查的情况及时复查CT。另本例患者病情不稳定,有再次出血继发脑疝的风险可能需手术治疗,应予禁食,但医方予低糖、低脂、低盐饮食,对患者的处理欠到位。(2)病情观察不到位。根据死亡病例讨论记录记载,患者于2016年3月21日23:05已出现烦躁不安,于冬眠灵及非那根镇静治疗后,2016年3月22日1:00患者仍烦躁,再予地西泮镇静,相关病情及处理措施在病程记录均未见体现,亦未见医方予神经系统专科检查的记录,且在未仔细检查病人并对病情分析的情况下,采取镇静的措施亦有待商权,可能会影响对患者病情的后续观察。医方观察病情欠仔细,未能及时发现患者的病情变化,直至3月22日6:40医方才发现患者呈深昏迷状态并予抢救处理,对患者预后可能存在不良影响。 (3)病历书写存在瑕疵。病程记录过于简单,未能及时反映患者病情变化。护理记录与患者实际情况不相符,如3月21日至22日护理记录中,患者呼吸频率一直为20次/分,与患者当时情况明显不符。且3月22日1:00左右医方查房时并未实施神经系统专科检查,但在护理记录中却记录有患者瞳孔大小及反射情况。 (4)告知存在不足。据病历及相关资料,未见记录显示医方充分告知患方病情的的严重性并就转诊中可能存在的风险与家属沟通。
如对您有帮助,可购买打赏,谢谢 高血压脑出血最常见的部位是哪里 导语:高血压是人们经常听到的一种心血管疾病,它常常发生在比较肥胖和年纪较大的人身上,大家也有看到过某某人由于患有高血压而导致脑出血。大家 高血压是人们经常听到的一种心血管疾病,它常常发生在比较肥胖和年纪较大的人身上,大家也有看到过某某人由于患有高血压而导致脑出血。大家知道高血压脑出血最常见的部位是哪里吗,在惊讶它的严重性和可怕性时,是否曾有困惑过,脑出血会是什么位置呢,下面就介绍一下高血压脑出血最常见的部位。 1.壳核———内囊出血,统称基底节区出血。典型内囊出血呈凝视病灶,出现偏瘫、偏身感觉障碍及偏盲的“ 三偏”症状,出血急性期患侧肢体呈弛缓性,反射(包括病理反射)引不出;数天至数周后呈中枢性偏瘫,位于优势半球侧可以出现失语。 2.丘脑出血:约占脑出血的13%~31%,国内报道占17.3%。常为丘脑膝状体动脉引起的丘脑外侧核出血或丘脑穿通动脉破裂引起丘脑内侧核出血。少量出血局限在丘脑,临床上见病灶对侧半身深浅感觉缺失,自发性偏侧疼痛或感觉过度,出血波及或压迫内囊时可出现对侧偏瘫,但大多数病人以意识障碍和偏瘫起病,可出现丘脑性失语———语言慢,重复语言,发音困难,复述差等。 3.脑叶出血:以额、顶、颞多见,临床上缺乏神经系统体征或可出现相应部位的神经功能障碍。 4.小脑出血:国内报道占脑出血的3.4%。以起病急、眩晕、头痛、呕吐为特点,少数人出现强迫头位。发病初期90%神志清楚,多可检查出小脑体征,有时有脑干体征,约20%病人病情可呈进行性加重,48小时内昏迷、死亡。 预防疾病常识分享,对您有帮助可购买打赏
高血压脑出血的治疗原则 (一)急性期。 脑出血急性期治疗原则是:防止继续出血;积极抗脑水肿;调整血压;防治并发症。 1.内科治疗: (1)一般治疗: ①安静卧床,床头抬高,保持呼吸道通畅,定时翻身,拍背,防止肺炎、褥疮。 ②对烦躁不安者或癫痫者,应用镇静、止痉和止痛药。 ③头部降温,用冰帽或冰水以降低脑部温度,降低颅内新陈代谢,有利于减轻脑水肿及颅内高压。 (2)调整血压:脑出血患者血压升高,是为保证脑组织供血的代偿性反应,血压会随颅内压下降而降低。一般不应使用降血压药物,尤其是强力降压剂。对严重高血压的处理应比脑梗塞积极。如果血压比平时过高,收缩压在200mmHg (26.6kpa)以上时,可适当用速尿等温和降压药。5%硫酸镁10ml,肌注。如清醒或鼻饲者可口服复方降压片1-2片,2-3次/d,血压维持在20.0~21.3/12.0~1 3.3kpa左右为宜。急性期血压骤降为病情严重,应适当给予升压药物以保证脑,供血量。对急性期过后持续的血压过高可系统应用降压药。 (3)降低颅内压:脑出血后且有脑水肿,其中约有2/3发生颅内压增高,积极降低颅内压,阻断上述病理过程极为重要。可选用下列药物: ①脱水剂:20%甘露醇125-250ml于30分钟内静滴完毕,依照病情每6-8小时1次,7-15天为一疗程。甘油果糖一般250一500ml/次、1—2次/d。每50 0m1需滴注2—3h,250ml滴注1-1.5h。 ②利尿剂:速尿40~60mg溶于50%葡萄糖液20~40ml静注。 (4)注意热量补充和水、电解质及酸硷平衡。 (5)冬眠低温疗法:体表降温,有利于降低脑的新陈代谢,减少脑组织耗氧量,防止脑水肿的发生和发展,对降低颅内压亦起一定作用。 (6)巴比妥治疗:大剂量戊巴比妥或硫喷妥钠可降低脑的代谢,减少氧耗及增加脑对缺氧的耐受力,降低颅内压。初次剂量为3~5mg/kg静脉滴注,给药期中应作血内药物浓度测定。有效血浓度为25~35mg/L。发现颅内压有回升时应即增补剂量,可按2~3mg/kg 计算。 (7)激素治疗:地塞米松5~10mg静脉或肌肉注射,日2~3次;氢化可的松100mg静脉注射,日1~2次;强地松5~10mg口服,日1~3次,有助于消除脑水肿,缓解颅内压增高 (8)神经营养药物的应用这类药物有:三磷酸腺苷(ATP)、三磷酸胞苷(C TP)、细胞色素C、辅酶A、氯酯醒、胞二磷胆碱、多肽类脑蛋白水解物等。可按病情选用或合并应用。应用2周。
万方数据
万方数据
万方数据
高血压脑出血术后降压药物的选择 作者:杨志雄, 余冬平, 杨仕光, 魏林平 作者单位:广东龙川县人民医院,龙川,517300 刊名: 中国实用神经疾病杂志 英文刊名:CHINESE JOURNAL OF PRACTICAL NERVOUS DISEASES 年,卷(期):2010,13(11) 被引用次数:5次 参考文献(11条) 1.魏瑛琪,张文香,孟涛高血压脑出血术后早期血压监控[期刊论文]-齐齐哈尔医学院学报 2002(2) 2.谭燕,刘鸣,王清芳,阳清伟,谈颂,吴波脑卒中急性期血压与预后的关系[期刊论文]-中华神经科杂志 2006(1) 3.Steiner T;Kaste M;Forsting M Recommendations for the management of intracranial haemorrhage-part Ⅰ:spontaneous intracerebral haemorrhage.The European Stroke Initiative Writing Committee and the Writing Committee for the EUSI Executive Committee 2006(04) 4.王文娟,刘艳芳,赵性泉脑出血治疗指南[期刊论文]-中国卒中杂志 2006(12) 5.李淑琴,赵立红,王强,钱珂,石广志尼卡地平控制开颅术后病人高血压的疗效[期刊论文]-中国临床药理学杂志2008(2) 6.占凡,刘厂辉静脉滴注拉贝洛尔对老年高血压急症疗效及安全性的观察[期刊论文]-实用预防医学 2007(1) 7.宋尚明,朱兴雷,刘同宝,陈良华,张奎星艾司洛尔和拉贝洛尔治疗老年人术后高血压临床研究[期刊论文]-中华老年医学杂志 2005(3) 8.黄维军硝普钠在高血压脑出血手术中的应用[期刊论文]-广西医学 2003(12) 9.崔晓宁,赵建华硝酸甘油控制性降压在高血压脑出血手术中的应用[期刊论文]-实用医技杂志 2005(9) 10.诸景辉依那普利治疗高血压150例疗效观察[期刊论文]-浙江中医药大学学报 2007(5) 11.张立明,曹晓凯,张战波,王建军盐酸乌拉地尔在高血压脑出血术后的应用[期刊论文]-现代中西医结合杂志2008(31) 本文读者也读过(10条) 1.张玉芳.陈汉明.庄锦屏高血压脑出血术后血压增高的原因分析及护理对策[期刊论文]-齐齐哈尔医学院学报2005,26(5) 2.陈皆春.姜玉龙.孙德锦.CHEN Jie-chun.JIANG Yu-long.SUN De-jin控制血压防止高血压脑出血血肿扩大的研究[期刊论文]-临床神经病学杂志2006,19(5) 3.张森煌.文若兰.郭辉.ZHANG Sen-huang.WEN Ruo-lan.GUO Hui亚低温处理对重型颅脑损伤患者恢复期生活质量的影响[期刊论文]-广东医学院学报2005,23(1) 4.侯多凡.李广玉.王东成.侯宽省重型颅脑损伤的诊断与治疗[期刊论文]-实用儿科临床杂志2005,20(1) 5.唐维凯.Tang Weikai高血压脑出血手术疗效对比[期刊论文]-科学之友2010(21) 6.吴玉燕.侯芳对重型颅脑损伤恢复期 24例回归家庭的护理指导体会[期刊论文]-中国临床康复2002,6(4) 7.张艳杰.潘景业.张启瑜.廖毅.王均炉.虞冠锋肝移植术后感染及其相应治疗进展[期刊论文]-国外医药抗生素分册2005,26(1) 8.丁娟娟.吕晓菊肝移植术后感染的研究现状[期刊论文]-华西医学2004,19(2) 9.王甦兰.赵瑞丽.左俊杰高血压脑出血微创血肿清除术后的观察及护理[期刊论文]-中国误诊学杂志2006,6(10) 10.黄岚.赵晓辉脑卒中伴高血压的合理用药[期刊论文]-中国临床医生2005,33(8)
高血压脑出血的手术指征 凡病情迅速恶化,血压、呼吸需药物及人工维持,均不应考虑手术。 无明显意识障碍的患者,无论采用哪种治疗,结果都好;已有明显意识障碍但尚未出现脑疝者,外科治疗由于内科治疗;深昏迷、双瞳散大,生命征趋于衰竭者,内、外科疗法均不理想。综合: ⑴、出血部位:浅部出血要优先考虑手术,如皮层下、壳核及小脑出血。急性脑干出血手术很少成功。 ⑵、出血量:通常大脑半球出血量大于30ml,小脑出血大于10ml,即有手术指征。 ⑶、病情的演变:出血后病情进展迅猛,短时内即陷入深昏迷, 多不考虑手术。 ⑷、意识障碍:神智清醒多不需要手术,发病后意识障碍轻微,其后缓慢加深,以及来院时意识中度障碍者,应积极进行手术。 ⑸其他:年龄不应作为考虑手术的因素。发病后血压过高,》 26.6/16kPa (200/120mmHg、眼底出血、病前有心、肺、肾等严重疾患者,多不适于手术。 脑出血后意识状况的分级
注:嗜睡:病人意识存在,对刺激有反应,瞳孔、角膜、吞咽反射存在,唤醒后可作岀正确回答,但旋即入睡,合作欠佳;朦胧:意识未完全丧失,对刺激有反应,浅反射存在,可回答简单问题,但常不正确;浅昏迷:对刺激反应迟钝,呼之偶应,但不能回答问题,深、浅反射存在;昏迷:对重刺激可有反应,浅反射消失,深反射减退或亢进,常有尿失禁;深昏迷:对一切刺激均无反应,瞳孔对光反射迟钝或消失,四肢张力消失或极度增高,并有尿潴留。 对条件适合的病例,应该早期或超早期(出血后7小时内)手术,及早减轻血肿对脑组织的压迫,打破出血后一系列继发性改变所致的恶性循环,已提高治愈率及生存质量。 通常皮质下、壳核外侧出血者,手术疗效满意。丘脑出血则较差,脑干出血更差。小脑出血如诊断治疗及时,外科疗效明显由于内科。出血量多少和脑组织破坏及受压呈正比,因此,出血量越多,预后也越差。但是从治疗角度看,出血部位更重要。
D-二聚体与高血压性脑出血部位的关系 【摘要】目的:研究检测D-二聚体注:与对照组治疗后比较,*P<0.05 3 讨论 高血压性脑出血引起血浆DD水平升高的因素可能是:(1)长期高血压的影响使脑血管内皮细胞受损。人类已知的14种凝血因子中有9个存在于内皮细胞内,当内皮细胞破损后,组织因子(凝血活酶)、因子V和Fb可以进入血液,在局部引起快速地凝血激活和纤维蛋白网形成,血液凝固。当血液凝固时,纤溶酶原大量吸附于纤维蛋白网上,在组织型纤维蛋白原激活物和尿激酶型纤溶酶原激活物的作用下,激活成纤溶酶,使纤维蛋白溶解,引起DD升高[2]。(2)脑血管受损后,血小板(PLT)借助某些桥梁物质,并通过自身表面表达的多种糖蛋白受体,可与内皮下胶原(特别是Ⅲ型胶原)、微纤维黏附。随后,PLT被激活、聚集、释放血小板第三因子(PF3),从而激活凝血酶,局部血液凝固,继而纤溶亢进,DD升高。不同部位的脑损伤对神经内分泌影响不同,如丘脑损伤引起消化道出血多见,可能与胃蛋白酶分泌增多有关[3]。 DD的研究与应用已很广泛,DD对脑出血、脑梗死性疾病状态下体内凝血纤溶功能的评价,促凝血状况的临床诊断,疗效观察和预后判断具有重要意义。促进凝血连锁中心因子纤维蛋白原(Fb)在凝血酶的作用下,交联纤维蛋白D 区和E区互补结构破裂,最终降解稳定而特异性的产物DD,测定DD的含量可以准确的判断血液凝固性增高和继发性纤溶亢进,是唯一能反映体内血液凝固和继发性纤溶的分子标志物;并可作为判断脑损害病情危重程度的敏感而可靠的指标[4~5]。 本组患者的凝血功能指标TT、APTT、PT缩短,APTT、Fb及DD含量与对照组相比差异有统计学意义(P<0.05),不同部位脑出血的DD含量差异无统计学意义(P>0.05)显示不同脑出血部位的血液凝固性均高,因此治疗时无需使用促血凝剂。高血压脑出血可以激活凝血系统,引起血液凝固性增高,使用凝血剂反而会加重病情,甚至会导致脑梗死[6]。凝血过程受神经体液的调节,不同部位的脑出血损伤的神经核团组织结构及功能不同,所释放组织因子等物质的程度和量是否也不同,对血液系统的出凝血是否也有差异,是个值得深入研究的问题。对于凝血和纤溶系统的变化,有条件时,应对高血压脑出血患者的各个时期进行观测,以探索脑出血的发病机制、制定更有效治疗策略,以及预防复发都有十分重要的意义。 参考文献 [1]叶应妩,王毓三.全国临床检验操作规程[M].南京:东南大学出版社.1997:44. [2]谭齐贤,张树干.临床血液学和血液检验[M].3版.北京:人民卫生出版
高血压脑出血的手术治疗 摘要】目的研究高血压脑出血最佳手术时机。方法 110例高血压性脑出血, 内科组46例,外科组64例。按发病—治疗时间分为:﹙1﹚≤7h,﹙2﹚≤7-24h,﹙3﹚>24h三组,分别进行内、外科疗效比较和组间外科疗效比较。疗效判定指 标为:近期疗效、远期疗效、死亡率、优良率和病发症发生率等。结果(1)发病—治疗时间>24h组,手术疗效优于内科治疗。(2)发病治疗时间≤7h和7- 24h组,手术疗效无显著差异;(3)发病—治疗时间≤7h组,术后颅内再出血风 险高,超过7h后在出血率下降;(4)发病—治疗时间>24h组,外科组的呼吸、泌尿和消化系统并发症率高于内科组。结论发病后7-24h内,是最佳手术时机。【关键词】脑出血高血压手术时间 我院2009年6月-2011年12月,开展高血压脑出血治疗的临床研究,进行 内外科规范化治疗。结果显示高血压性脑出血外科规范化治疗的疗效优于内科规 范化治疗。高血压性脑出血的外科治疗中,手术时机的选择对预后非常重要。本 文对不同治疗时间的病例组做疗效比较分析,提出高血压性脑出血最佳手术时机 的建议,共同道参考。 1 临床资料与方法 1.1 病例入选和排除标准见表1,将符合入选条件的高血压性脑出血病人分别 归入内、外科组,按课题组制定的规范化方案,开展治疗。 内科组:主要采用常规止血、脱水降颅压、对症治疗以及支持治疗等。 外科组:手术方式包括: (1)CT简易定位小骨窗开颅血肿清除结合尿激酶熔化和引流残留血肿; (2)血肿穿刺术结合尿激酶熔化和引流残留血肿; (3)侧脑室穿刺血肿引流术; (4)骨瓣开颅血肿清除术。治疗前按以下标准进行临床分级:轻型GCS13—15;中型GCS9—12;重型GCS7—8。如有以下任何一项者作升一级评定:①年 龄≥61岁,②有脑卒中史,③既往有心、肺、肝、肾等严重疾病,④体温﹥38℃,⑤糖尿病。 1.2 按发病—治疗时间将病例分为: (1)≤7h组; (2)7-24组; (3)>24h组,共三组,分别进行相同发病—治疗时间组的内、外科疗效比 较和不同发病—治疗时间组的外科疗效比较。 疗效判定指标: (1)近期疗效,根据GOS量表评定,5分为优,4分为良,3分为中,2分 为差,1分为死亡; (2)远期疗效,依据Barthel评分表评定,5分为优:患者恢复工作,无神 经功能障碍;4分为良:生活自理,有轻度神经功能障碍;3分为中:生活不能 自理;不能自行走动;2分为差:植物生存状态;1分为死亡; (3)死亡率,包括近期死亡率和远期死亡率; (4)优良率,Barthel评分4-5分病例的结构成比和; (5)并发症发生率,指院内治疗期间各类并发症发生率等。 1.3 统计分析方法定性资料均衡性检验采用x2检验,采用cmhx2法进行有序定性资料的均衡性检验,不同处理方法处理方法疗效的优劣比较应用秩和检验。
高血压性脑出血护理常规 护理问题/关键点 1.颅内压增高 2.肢体瘫痪 3.语言障碍 4.脑神经损伤5.再出血6.呼吸道管理 7.气管切开护理 8.康复 9.其它并发症护理 10.教育需求 初始评估 1. 基础的生命体征、疼痛 2. 基础的神经系统体征: 意识(GCS)、瞳孔、运动、语言、脑 神经、感觉、反射 3. CT或MRI的结果,CBC、出凝血功能检验报告。 4. 过去史:高血压、高血脂、脑卒中、糖尿病、血液病等 5. 服药情况:有无服用降压药、抗凝药,所用药物的种类、用 法、时间等 6. 病程及此次发病的诱因:有无精神紧张、劳累、睡眠不足、情 绪激动、用力排便等 持续评估 1.生命体征 2.神经系统症状及体征:意识、瞳孔、肌力、肌张力、言语、感觉等 3.营养状况:有无贫血、低蛋白血症及患者的进食情况 4.患者及家属对疾病的认识程度,有无焦虑、恐惧 5.家庭支持情况 6.病情及主要症状:主要取决于出血的部位和出血量 6.1 壳核是高血压脑出血最常见的出血部位。壳核出血可出现偏瘫、偏身 感觉障碍、偏盲,病灶在主侧半球时有失语、偏侧忽视。大量出血可有意识改变、脑疝等表现。
6.2 丘脑出血时对侧轻偏瘫,深浅感觉同时障碍。可出现精神障碍,表 现为情感淡漠、视幻觉及情绪低落,还会有言语、智能方面的改 变。 6.3 脑桥出血:临床表现为突发头痛、呕吐、眩晕、复视、吞咽障碍、 一侧面部发麻、交叉性瘫痪或偏瘫、四肢瘫等症状。出血量大时,患者很快进入昏迷,出现双侧瞳孔呈针尖样、侧视麻痹、呼吸困 难、有去大脑强直发作、中枢性高热、呕吐咖啡色胃内容物等临床表现,提示病情危急。 6.4 小脑出血:发病突然,眩晕和共济失调明显,可伴有频繁呕吐及枕 部疼痛。出血量不大时出现小脑症状,如病变侧共济失调,眼球震颤,构音障碍和吟诗样语言,无偏瘫。出血量增加时意识逐渐模糊或昏迷,呼吸不规则,最后枕骨大孔疝死亡。 6.5 脑叶出血:表现为头痛、呕吐等,癫痫发作较其它部位出血常见, 而昏迷较少见;根据累及的脑叶不同,出现局灶性定位症状。如额叶出血可有偏瘫、Broca失语(能理解、发音,但言语产生困难或不能)等;颞叶出血可有Wernicke失语(听力正常,但不能理解他人和自己的言语)、精神症状;枕叶出血则有视野缺损等。 6.6 脑室出血:出血量少时,表现为突发头痛、呕吐、脑膜刺激征,一 般无意识障碍及局灶性神经缺失症状,血性CSF。出血量大者,很快进入昏迷或昏迷逐渐加深,病理反射阳性,常出现下丘脑受损症状及体征,如上消化道出血、中枢性高热、大汗、呼吸不规则等,预后差,大多迅速死亡。 7. 实验室检查:血常规、肝肾功能、电解质、PT、APTT、CSF 等。 8.特殊检查结果:头颅CT或CTA、MRI、MRA、DSA等。 9.用药情况,药物的作用及副作用。 10.康复的介入及效果。 干预措施本病的基本治疗原则:脱水降颅压,减轻脑水肿;调整血压;防止继续出血;减轻血肿造成的继发性损害,促进神经功能恢复;防止并发症。 1. 体位与活动 根据病情决定活动方式。