
胰腺癌诊治指南
复旦大学附属肿瘤医院
肝、胆、胰综合治疗组
1、诊断和诊断流程
病史和体格检查
首先应详细询问病史,包括家族史、饮食史,慢性胰腺炎、糖尿病史等。
对于表现为阻塞性黄疸、难以解释的体重减轻(超过正常体重的10%)、不明原因上腹痛或腰背痛、近期出现不能解释的消化不良而胃肠道常规检查正常、突发糖尿病而又无肥胖及糖尿病家族史者、突发无法解释的腹泻、自发性的胰腺炎发作等表现者要警惕胰腺癌的可能。
实验室检查
主要是检测血清肿瘤标志物CA19-9和CA242,CA19-9在诊断胰腺癌的灵敏度较高,CA242的特异性优于CA19-9。
必须检查项目:CEA、CA19-9、CA50、CA242。
特殊检查
B超是胰腺癌的首选无创性检查。
对于B超发现有异常者或者显示不清者应进一步进行CT或MRI检查,可进一步显示胰腺肿块的位置、大小、密度以及有无胰管和(或)胆管扩张、病灶的局部浸润、淋巴结转移情况以及是否伴有肝转移。对于CT/MRI诊断不能明确的可考虑行ERCP。
病理学诊断
主要包括
(1)US、CT引导的细针穿刺活检;
(2)EUS;
(3)腹腔镜及术中活检;
(4)胰液及十二指肠引流液;
(5)腹腔冲洗液及腹水。
不可切除的胰腺癌在放化疗前必须取得病理学诊断
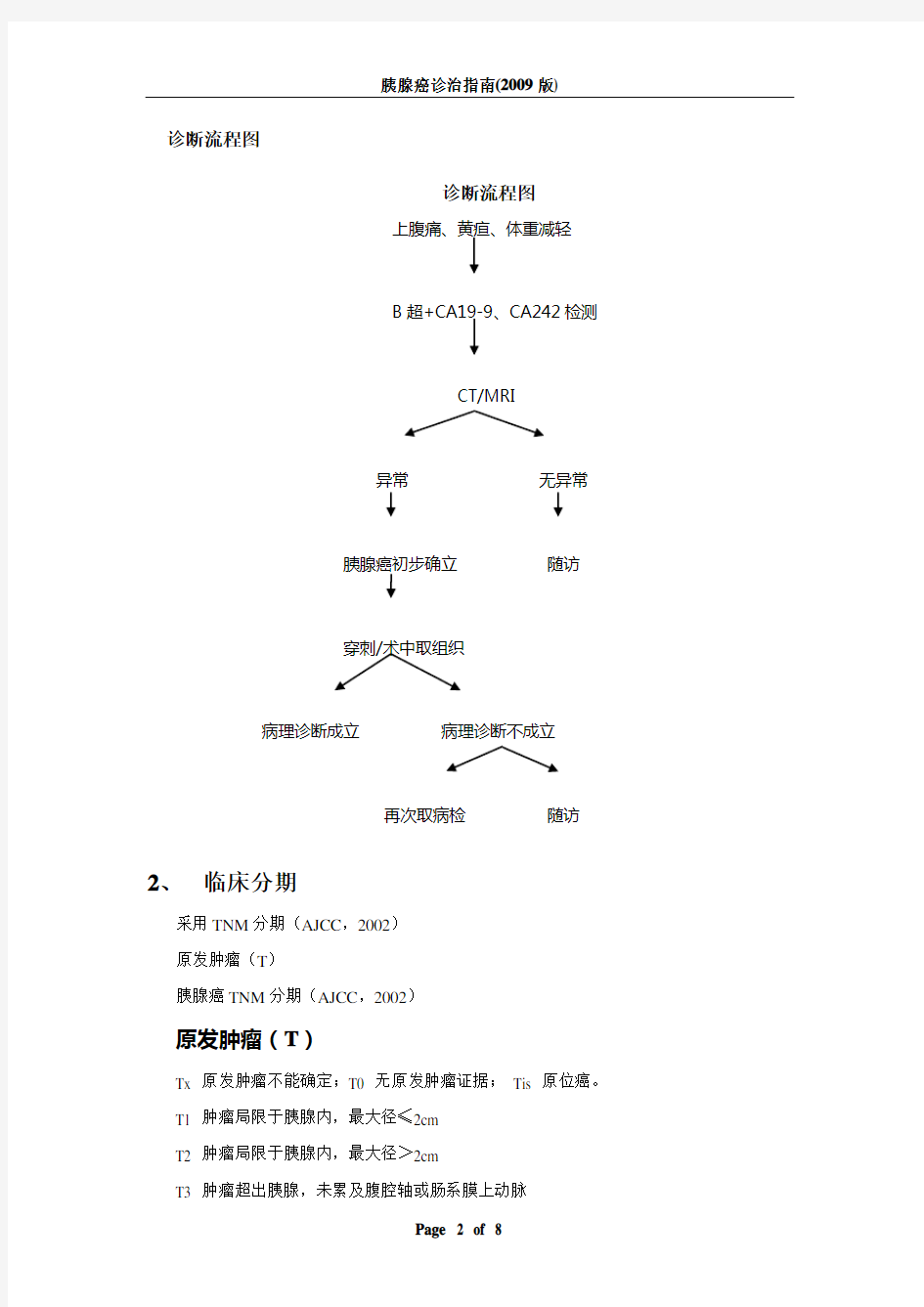
诊断流程图
诊断流程图
上腹痛、黄疸、体重减轻
B超+CA19-9、CA242检测
CT/MRI
异常无异常
胰腺癌初步确立随访
穿刺/术中取组织
病理诊断成立病理诊断不成立
再次取病检随访
2、临床分期
采用TNM分期(AJCC,2002)
原发肿瘤(T)
胰腺癌TNM分期(AJCC,2002)
原发肿瘤(T)
Tx 原发肿瘤不能确定;T0 无原发肿瘤证据;Tis 原位癌。
T1 肿瘤局限于胰腺内,最大径≤2cm
T2 肿瘤局限于胰腺内,最大径>2cm
T3 肿瘤超出胰腺,未累及腹腔轴或肠系膜上动脉
T4肿瘤累及腹腔轴或肠系膜上动脉(原发肿瘤不能切除)
区域淋巴结(N)
Nx 区域淋巴结不能确定
N0 区域淋巴结无转移
N1 有区域淋巴结结转。
远处转移(M)
Mx 远处转移不能确定
M0 无远处转移
M1 有远处转移
分期
0期Tis N0 M0
I期: IA期T1 N0 M0; IB期T2 N0 M0
II期: IIA期T3 N0 M0; IIB期T1 N1 M0;T2 N1 M0;T3 N1 M0。
Ⅲ期: T4 任何N M0
Ⅳ期任何T 任何N M1
3、治疗原则
(1)手术评估
可切除包括:
计划性切除
边界可切除
计划性新辅助治疗
以下情形不可切除:
III期
VI期
必须注意的是非R0切除对胰腺癌的生存无益。
(2)放射治疗
辅助放疗
手术切除后,不论切缘或淋巴结状态都可采用,可与化疗联合。照射的靶区根据术前
CT和/或术中标记,应包括原发肿瘤或瘤床和局部淋巴结。建议采用三维适形放疗。剂量:
40-50Gy(1.8-2Gy/d)。
姑息性放疗
可与化疗联合。照射的靶区根据CT或术中标记,应包括原发肿瘤和局部淋巴结。建议采用三维适形放疗。剂量40-50Gy(1.8-2Gy/d)。
(3)化疗
辅助化疗:
根治性手术切除后予以吉西他滨1000 mg/m2,d1,8,15,连用6周期;
姑息性化疗:
吉西他滨1000 mg/m2,d1,8,15,至病灶进展或出现不可耐受的不良反应。
局部病灶残留或切缘阳性者术后予以含5-FU或吉西他滨的同期辅助放化疗(放疗剂量40-54Gy)。
胰腺癌伴转移一线标准方案:吉西他滨1000 mg/m2,30分钟滴注,每周1次,连续3周,28天一周期,2-3周期;对伴有肝转移者可包含肝动脉化疗(见介入治疗一节);有胰腺原发病灶者,如一般状况好,化疗同期予以胰腺的姑息性局部治疗(超声聚焦刀和(或)放疗)。
局部进展无法切除胰腺癌:同期放化疗(5-FU+放疗/吉西他滨+放疗)和(或)超声聚焦刀治疗为标准方案;同期放化疗结束后病情未进展可以吉西他滨化疗作为延续方案继续应用,对于无法行放疗和(或)超声聚焦刀治疗者可以吉西他滨化疗作为替代方案,共化疗2-3周期。
吉西他滨可用固定剂量速率(10 mg/m2/分钟)法代替30分钟滴注法。
一般状况好,或患者要求可选用包含吉西他滨的联合化疗方案:
吉西他滨+顺铂(吉西他滨1000 mg/m2,每周1次,连续3周,第1天+顺铂50mg/m2,每两周1次吉西他滨后,28天一周期,);
吉西他滨+奥沙利铂(吉西他滨1000 mg/m2,100分钟滴注,第1天,奥沙利铂100 mg/m2,2小时滴注,第2天,每14天重复);
吉西他滨+伊立替康(吉西他滨1000 mg/m2,30分钟滴注,伊立替康100 mg/m2,90分钟滴注,第1,第8天,每21天重复)。
一线化疗2个疗程后病情进展,或治疗后任何时间出现复发、转移、进展,可采用二线化疗:未用过吉西他滨者可予以包含吉西他滨的方案,已用过吉西他滨者可用卡培他滨(1000
mg/m2口服,每日2次,第1-14天,每21天重复)或静脉持续5-FU灌注(200-250 mg/m2/d);或改用动脉化疗。
TAI或TACE
适应证:
1.发现时伴有肝转移的胰腺癌;
2.胰腺癌手术或其他治疗后出现肝转移;
3.无法切除胰腺癌全身化疗失败者。
肝动脉化疗方案:
吉西他滨1000 mg/m2+顺铂60mg/m2
吉西他滨1000 mg/m2+奥沙利铂135 mg/m2
肝转移灶富血供者同时适当予以肝动脉(或肝转移灶供血动脉)超液化碘油栓塞治疗,用量根据肿瘤大小、血管直径及患者耐受程度而定,联合化疗者可将化疗药物与碘油混合为乳剂进行栓塞。
全身化疗失败可改用腹腔动脉、肝动脉或肠系膜上动脉(视肿瘤供血动脉而定)化疗。
有胰腺原发病灶者,动脉化疗后予以胰腺的姑息性局部治疗(放疗和(或)超声聚焦刀)。
(4)中医治疗
胰腺癌属于中医的“癥瘕”、“积聚”、“黄疸”范畴。早期症状不明显,多数有厌食及体重减轻,腹痛是胰体尾癌最早出现的症状,胰头癌出现黄疸较早。晚期可出现腹部肿块,发热,消瘦等症状。
6.6.1病因病机
本病的发生,一般认为由于饮食不节,湿热邪毒,积聚而成。具体发病机理有:
1.饮食不节,肝气郁结,气机不畅,血行受阻,日久形成肿块。
2.脾虚生湿,湿郁化热,热毒内蓄,病程迁延日久,瘀毒内结,形成肿块。
6.6.2中药治疗
基本方:清胰消积方(复旦大学附属肿瘤医院方)白花蛇舌草半枝莲蛇六谷绞股兰白豆蔻等。
6.6.3辨证加减
1.热毒:治则:清热解毒。方药:大柴胡汤(《伤寒论》)加减。(柴胡、黄芩、半夏、大黄、枳实、白芍、生姜、大枣)。
2.湿热:治则清利湿热。方药:茵陈蒿汤(《伤寒论》)加减(茵陈、大黄、栀子)。
3. 湿阻:治则燥湿健脾。方药:二陈汤或平胃散加减(半夏、陈皮、茯苓、甘草、苍术、厚朴)。
6.6.4用药加减
1.黄疸:茵陈、青蒿、栀子;
2.腹痛:玄胡、木香、八月扎、香附、枸橘子;
3.痞块:干蟾皮、蜂房、天龙、山慈菇、浙贝;
4.出血:三七、茜草、蒲黄、白茅根、大蓟、小蓟;
5.便秘:大黄、虎杖、蒲公英;
6.腹泻:防风、土茯苓;
7.厌食:六粬、山楂、鸡内金、莱菔子;
8.腹水:车前子、大腹皮、泽泻、猪苓;阴虚:沙参、石斛、芦根等。
6.6.5中成药
1.华蟾素片:每次3-5片,每天3次。
2.平消胶囊每次4-6颗,每天3次。
3.保和丸:每次4-6颗,每天3次
4. 慈丹胶囊:每次4-6颗,每天3次。
5. 金龙胶囊:每次4-6颗,每天3次。
忌用温补或某些补益、滋腻、活血化瘀制品:如人参、黄芪、鳖甲、龟板、丹参、川芎等及其制剂。
针灸
取穴:尺泽、天枢、足三里、内庭、公孙、三阴交、胆俞、胃俞、中脘等。
根据现有证据,推荐华蟾素2ml足三里交替穴位注射,每周一次。
(5)生物靶向治疗
1IL-2:N.S. 250ml+ IL-2 20-60万u/iv gtt/日;4周为一疗程,休息2~4周后重复;或隔日一次,8周为一疗程,休息2~4周后重复。
2胸腺肽:N.S. 250ml+ 胸腺肽40-200mg /iv gtt/日;4周为一疗程,休息2~4周后重复;或隔日一次,8周为一疗程,休息2~4周后重复。
3 a-干扰素:100-300万u/ im ,qod或biw;8周为一疗程,休息2~4周后重复。
4、预防与病人教育
(全文完)
胰腺癌中医诊疗方案 一、诊断 (一)疾病诊断 1.诊断:参照NCCN胰腺癌诊断标准。所有病例推荐细胞学/病理学诊断作为金标准。 胰腺手术标本经病理、组织学证实者。 剖腹探查、腹腔镜探查、胰腺穿刺采得胰腺活检组织标本,大网膜、肝等部位转移灶活检组织标本经组织学诊断为胰腺癌者。 淋巴结、腹壁或皮下结节等转移灶活检,组织学表现符合胰腺癌,并且胰腺疑有胰腺癌存在,临床上又能排除其它器官原发癌者。 胰腺原发灶细针穿刺、转移灶细针穿刺等细胞学标本、胰液及十二指肠引流液、腹腔冲洗液及腹水,镜下所见符合胰腺癌细胞学标准者,诊断可确立。 胰腺癌的诊断多依据临床表现、影像学检查、病理学和细胞学检查以及血清学检查进行综合判断,其中病理学、细胞学检查结果是诊断胰腺癌的金标准。 (二)证候诊断 1.湿热蕴结证:上腹部胀满不适或胀痛,纳差,同时可有发热,口苦口干,大便干燥或闭结,或黄疸,小便短赤,舌质红或淡,苔黄腻,脉细弦。 2.热毒壅盛证:右胁疼痛,恶心纳差,口苦,口干,大便干燥或闭结,小便短赤,舌质红或红绛,苔黄或腻,脉弦或弦滑数。 3.湿阻中焦证:恶心纳差,口淡乏味,大便溏薄,舌质淡,苔白腻,脉濡或细。 4.阴虚内热证:烦热口干,低热盗汗,形体消瘦,或鼻衄齿衄,舌红少苔或光剥有裂纹,脉细弦数或细涩。 5.气血亏虚证:动则气促,纳少腹胀,面色萎黄或淡白无华,大便溏薄,小便清长,舌淡苔白,脉细弱。 二、治疗方案 (一)辨证选择口服中药汤剂 1.湿热蕴结证 治法:清热化湿。 推荐方药:三仁汤加减。生米仁、淡竹叶、半夏、白花蛇舌草、半枝莲、蛇六谷、绞股兰、白豆蔻等。 2.热毒壅盛证
治法:清热解毒。 推荐方药: ①大柴胡汤加减。柴胡、黄芩、半夏、大黄、枳实、白芍、生姜、大枣等。 ②黄连解毒汤加减。黄连、黄芩、黄柏、栀子等。 3.湿阻中焦证 治法:燥湿健脾。 推荐方药: ①二陈汤加减。半夏、陈皮、茯苓、甘草等。 ②平胃散加减。苍术、厚朴、陈皮等。 4.阴虚内热证 治法:养阴保津。 推荐方药: ①一贯煎加减。沙参、麦冬、生地、杞子、山药等。 ②玉女煎加减。生石膏、熟地、知母、麦冬、牛膝等。 5.气血两虚证 治法:益气补血。 推荐方药: ①八珍汤加减。党参、茯苓、白术、甘草、当归、白芍、生地黄、牛膝等。 ②归脾汤加减。党参、生芪、白术、甘草、当归、茯神、白扁豆、酸枣仁、远志、木香等。 6.对症加减 黄疸:加茵陈、青蒿、栀子等。 腹痛:加玄胡、木香、八月扎、香附、枸橘子等。 痞块:加天龙、干蟾皮、蜂房、山慈菇、浙贝、藤梨根等。 出血:加三七、茜草、蒲黄、白茅根、大蓟、小蓟等。 便秘:加大黄、虎杖、蒲公英等。 腹泻:加防风、土茯苓等。 厌食:加六粬、山楂、鸡内金、莱菔子等。 腹水:加车前子、大腹皮、泽泻、猪苓等。 血瘀:加三七、红藤、虎杖等。 7.辨病用药 在上述辨证论治的基础上,可以加用2~3味具有明确抗肿瘤作用的中草药。
胰腺癌规范化诊治指南 (试行) 一、范围 本标准规定了胰腺癌的诊断依据、诊断、鉴别诊断、治疗原则和治疗方案。 本指南适用于具备相应资质的市、县级常见肿瘤规范化诊疗试点医院及其医务人员对胰腺癌的诊断和治疗。 二、术语和定义 下列术语和定义适用于本标准。 胰腺癌 pancreatic cancer:癌症发生于胰腺组织者,称为胰腺癌 胰头癌:发生于肠系膜上静脉与门静脉交汇处右侧的胰腺癌,为胰头癌。钩突是胰头的一部分。 胰体癌:发生于肠系膜上静脉与门静脉交汇处与腹主动脉之间的胰腺癌,为胰体癌。 胰尾癌:发生于腹主动脉与脾门之间的胰腺癌,为胰尾癌。 全胰癌:肿瘤部位超过2个区域的胰腺癌,为全胰癌。 三、缩略语 下列缩略语适用于本标准。
CEA(carcino-embryonic antigen) :癌胚抗原,是大肠癌组织产生的一种糖蛋白,作为抗原引起患者的免疫反应。CEA可广泛存在于内胚叶起源的消化系统癌,也存在于正常胚胎的消化管组织中,在正常人血清中也可有微量存在。对大肠癌、乳腺癌、胰腺癌和肺癌的疗效判断、病情发展、监测和预后估计是一个较好的肿瘤标志物,但其特异性不强,灵敏度不高,对肿瘤早期诊断作用不明显。 CA19-9 (carbohydrate antigen 19-9) :是一种粘蛋白型的糖类蛋白肿瘤标志物,为细胞膜上的糖脂质,因由鼠单克隆抗体116NS19-9识别而命名,是迄今报道的对胰腺癌敏感性最高的标志物。在血清中它以唾液粘蛋白形式存在,分布于正常胎儿胰腺、胆囊、肝、肠和正常成年人胰腺、胆管上皮等处,是存在于血液循环的胃肠道肿瘤相关抗原。 CA24-2:是一种唾液酸化的粘蛋白型糖类抗原,人体正常组织中含量很少,甚至没有。发生恶性肿瘤时,肿瘤组织和血清中其含量可升高,胰腺癌和结直肠癌时尤为明显。作为一种新的肿瘤标志物,CA242的优点主要在于其特异性较高,即在恶性肿瘤时升高明显,而良性疾病时一般不升高,且具有独立预示价值,可作为胰腺癌和结肠癌校好的肿瘤标志物,其灵敏度与CA19-9相仿,有报道其特异性、诊断效率则优于CA19-9。 四、诊治流程
NCCN胰腺癌指南2016.2版 编译者:黄志锋
目录 ?临床怀疑胰腺癌或存在胰管和或胆管扩张(PANC-1) ?体格检查和影像检查未发现转移(PANC-2) ?可手术切除,检查、治疗(PANC-3) ?交界性切除、无转移,计划新辅助治疗(PANC-4) ?交界性切除、无转移,计划切除(PANC-5) ?术后辅助治疗(PANC-6) ?局部进展、不可切除,检查(PANC-7) ?局部进展、不可切除,一线、二线治疗(PANC-8) ?转移性病变(PANC-9) ?切除后复发(PANC-10) ?诊断,影像检查和分期原则(PANC-A) ?胰腺癌放射检查报告模板(PANC-A,5/8) ?可切除的标准定义(PANC-B) ?外科手术原则(PANC-C) ?病理分析:样本取材,组织切片和报告(PANC-D) ?姑息治疗和支持治疗原则(PANC-E) ?放射治疗原则(PANC-F) ?化疗原则(PANC-G) ?美国癌症联合委员会(AJCC)胰腺癌TNM分期(2010)(ST-1)
临床怀疑胰腺癌或存在胰管和或胆管扩张(PANC-1) 注解: a.对于年轻、有癌症家族史的患者,如果诊断为胰腺癌,建议行遗传咨询。 b.理想的多学科评估应该包括影像科、介入内镜科、肿瘤科、放疗科、外科和病理科的专家。 c.如果临床有指征,行超声内镜引导下细针穿刺吸取活检术(EUS-FNA)。 体格检查和影像检查未发现转移(PANC-2) 注解: d CA19-9升高不一定表示癌症或进展性疾病。CA19-9可由于胆道感染(胆管炎),炎症或阻塞,良性或恶性疾病而升高。此外,在Lewis抗原阴性个体中可能检测不到CA19-9。 e见诊断,影像检查和分期原则(PANC-A)。 f见可切除的标准定义(PANC-B)。 g见手术原则(PANC-C)和病理分析:样本取材,组织切片和报告(PANC-D)。 h自体膨胀金属支架用于临床有合并症患者或外科手术可能被推迟的患者。 可手术切除,检查、治疗(PANC-3) 注解: i对于肿瘤明显可切除并且不具有高风险特征的肿瘤患者,仅在临床试验中推荐新辅助治疗。对于具有高风险特征的患者(即,非常高度升高的CA19-9,大的原发性肿瘤,大的局部淋巴结,过度的体重减轻,极度疼痛),可以考虑新辅助化疗,新辅助化疗前需要活检明确诊断是腺癌(参见PANC-4)。可接受的新辅助方案包括FOLFIRINOX或吉西他滨+白蛋白-结合型紫杉醇。有时后续还可能需要放化疗。大多数NCCN成员机构推荐新辅助治疗。
上海三甲医院具体排名介绍如下:上海最佳医院排名(供参考)一、上海最佳医院排名-综合排名 No、1上海华山医院(全国排名综合第3)No、2上海瑞金医院(全国排名综合第5) No、3上海仁济医院(全国排名综合第8) NO、4上海武警总队医院二、上海最佳医院排名——传染科 NO、1 上海武警总队医院 NO、2 上海华山医院三、上海最佳医院排名-神经内科No、1上海华山医院 No、2上海中医医院(上海最好的中医院神经内科全国排名第8)医院简介专家医生 No、3复旦大学附属儿科医院--上海最好的神经内科医院(全国排名神经内科第9)四、上海最佳医院排名-神经外科No、1上海华山医院(全国排名神经外科第2) No、2上海长征医院(全国排名神经外科第5) No、3上海仁济医院(全国排名神经外科第7)五、上海最佳医院排名-肿瘤科 No、 1复旦大学附属肿瘤医院(全国排名肿瘤科第4)No、2第二军医大学东方肝胆外科医院(全国排名肿瘤科第5)六、上海最佳医院排名-心血管病专科 No、1上海长海医院(全国排名心血管第4) No、2上海新华医院(全国排名心血管第6)七、上海最佳医院排名-耳鼻喉科 No、 1复旦大学附属眼耳鼻喉科医院(全国排名耳鼻喉第4)No、2上海仁济医院(西部)(全国排名耳鼻喉第5) 八、上海最佳医院排名-眼科 No、1复旦大学附属眼耳鼻喉科医院(全国排名眼科第4) 九、上海最佳医院排名-骨科 No、1上海长征医院(全国排名骨科第3)No、2上海瑞金医院(全国排名骨科第6)十、上海最佳医院排名-妇产科No、1复旦大学附属妇产科医院(全国排名妇产科第2)No、2上海仁济医院(全国排名妇产科第6)十一、上海最
胰腺癌诊治指南 复旦大学附属肿瘤医院 肝、胆、胰综合治疗组 1、诊断和诊断流程 病史和体格检查 首先应详细询问病史,包括家族史、饮食史,慢性胰腺炎、糖尿病史等。 对于表现为阻塞性黄疸、难以解释的体重减轻(超过正常体重的10%)、不明原因上腹痛或腰背痛、近期出现不能解释的消化不良而胃肠道常规检查正常、突发糖尿病而又无肥胖及糖尿病家族史者、突发无法解释的腹泻、自发性的胰腺炎发作等表现者要警惕胰腺癌的可能。 实验室检查 主要是检测血清肿瘤标志物CA19-9和CA242,CA19-9在诊断胰腺癌的灵敏度较高,CA242的特异性优于CA19-9。 必须检查项目:CEA、CA19-9、CA50、CA242。 特殊检查 B超是胰腺癌的首选无创性检查。 对于B超发现有异常者或者显示不清者应进一步进行CT或MRI检查,可进一步显示胰腺肿块的位置、大小、密度以及有无胰管和(或)胆管扩张、病灶的局部浸润、淋巴结转移情况以及是否伴有肝转移。对于CT/MRI诊断不能明确的可考虑行ERCP。 病理学诊断 主要包括 (1)US、CT引导的细针穿刺活检; (2)EUS; (3)腹腔镜及术中活检; (4)胰液及十二指肠引流液; (5)腹腔冲洗液及腹水。 不可切除的胰腺癌在放化疗前必须取得病理学诊断
诊断流程图 诊断流程图 上腹痛、黄疸、体重减轻 B超+CA19-9、CA242检测 CT/MRI 异常无异常 胰腺癌初步确立随访 穿刺/术中取组织 病理诊断成立病理诊断不成立 再次取病检随访 2、临床分期 采用TNM分期(AJCC,2002) 原发肿瘤(T) 胰腺癌TNM分期(AJCC,2002) 原发肿瘤(T) Tx 原发肿瘤不能确定;T0 无原发肿瘤证据;Tis 原位癌。 T1 肿瘤局限于胰腺内,最大径≤2cm T2 肿瘤局限于胰腺内,最大径>2cm
研究者发起的临床研究受试者知情同意书模板 (括号内斜体字部分需根据课题不同情况自行填写) 方案名称: 方案编号: 方案版本号:01,×年×月×日(“01”为版本序号,随版本更新而依次递增) 知情同意书版本号:01,×年×月×日(“01”为版本序号,随版本更新而依次递增) 研究机构: 主要研究者(负责研究医师): 您将被邀请参加一项临床研究。本知情同意书提供给您一些信息以帮助您决定是否参加此项临床研究。请您仔细阅读,如有任何疑问请向负责该项研究的研究者提出。 您参加本项研究是自愿的。本次研究已通过本研究机构伦理审查委员会审查。 研究目的:背景意义(包括国内、国外研究进展)――语言要求通俗易懂。 研究过程: (包括主要研究内容、预期参加的受试者人数、过程与期限、随访的次数、需何种检查操作、告知受试者可能被分配到研究的不同组别等――语言要求通俗易懂)。(例如:如果您同意参与这项研究,我们将对每位受试者进行编号,建立病历档案。 (1)“病人或正常人血液、尿液标本采集”:在研究过程中我们需要采集一些您的标本,将由 专业人员为您取样,例如从您的胳膊上抽取静脉血毫升,或留取尿液毫升,共需 次。您的样品仅用于研究。
(2)“病人组织标本采集”: 由于临床诊断或治疗需要,您要进行某些外科手术,手术中切除 的组织除供临床常规病理检查之外可能还有一些剩余将丢弃,我们将收集这些剩余的组织标本进行研究。) 风险与不适:对于您来说,所有的信息将是保密的。 (1)“病人或正常人血液、尿液标本采集”:您的样本采集将严格按照无菌要求操作,标本的采 集可能会有一些非常小的风险,包括短暂的疼痛、局部青紫,少数人会有轻度头晕,或极为罕见的针头感染。 (2)“病人组织标本采集”: 您的手术将由专业人员如外科医师操作,我们仅仅是采集一些临 床病理检查剩余的组织标本。 受益: (1)“病人或正常人血液、尿液标本采集”:通过对您的标本进行检测将有助于对疾病作出诊 断,为您的治疗提供必要的建议,或为疾病的研究提供有益的信息。 (2)“病人组织标本采集”:通过对您的标本进行研究,将有助于对疾病作出诊断,为您的治疗 提供必要的建议,或为疾病的研究提供有益的信息。 潜在受益:(本研究可能会治愈疾病或阻止/ 减缓疾病的发展,但是我们不能对此作出保证。尽管参加本次研究可能不会给您带来直接的益处,但您的参与可能会给未来遭受同样痛苦的患者带来益处)。 作为研究受试者,您有以下职责:提供有关自身病史和当前身体状况的真实情况;告诉研究医生自己在本次研究期间所出现的任何不适;不得服用受限制的药物、食物等;告诉研究医生自己在最近是否曾参与其他研究,或目前正参与其他研究。
2020版胰腺癌新辅助治疗指南 胰腺癌是病死率较高的消化系统肿瘤之一,外科手术技术的进步并未带来患者预后的明显改善。《中国胰腺癌新辅助治疗指南(2020版)》南基于GRADE 系统,针对胰腺癌新辅助治疗的应用指征、方案选择、疗效评估及其相关病理学诊断、手术策略等热点问题展开讨论,对现有临床研究的证据等级量化评估并提出推荐意见,以指导并促进胰腺癌新辅助治疗的临床实践。 主要推荐意见 推荐意见1:拟行新辅助治疗的胰腺癌患者常规进行多学科综合治疗协作组(MDT)讨论,MDT模式应贯穿新辅助治疗全程(证据等级:低;推荐程度:强) 推荐意见2:新辅助治疗能否提高可切除胰腺癌(RPC)患者的R0切除率及总体生存率仍有争议,提倡开展高质量临床研究(证据等级:高;推荐程度:强)。 推荐意见3:对于、临界可切除胰腺癌(BRPC)患者,新辅助治疗有助于提高R0切除率,改善患者预后(证据等级:高;推荐程度:强)。
推荐意见4:新辅助治疗能够使部分局部进展期胰腺癌(LAPC)患者肿瘤降期,获得手术切除机会,进而改善预后(证据等级:中;推荐程度:强) 推荐意见5:胰腺癌新辅助治疗前应经细胞学或组织学明确诊断(证据等级:低;推荐强度:强)。 推荐意见6:合并胆道梗阻的患者应在新辅助治疗前进行胆道引流,可选择自膨胀金属覆膜胆道支架,但对于切除可能性较大、术前等待时间较短的患者优先选择塑料胆道支架(证据等级:中;推荐强度:强)。 推荐意见7:不推荐对所有RPC患者常规开展新辅助治疗,合并高危因素的RPC患者可行新辅助治疗(证据等级:中;推荐强度:弱)。 推荐意见8:RPC患者可接受2~4周期的新辅助治疗,美国东部肿瘤协作组(ECOG)评分≤1分的患者可采用联合治疗方案,ECOG评分≤2分的患者可采用以吉西他滨为基础的单药化放疗方案(证据等级:低;推荐强度:弱)。 推荐意见9:对于ECOG评分≤2分的BRPC患者,均应接受新辅助治疗(证据等级:强;推荐程度:强)。
上海华山医院特色科室及各科室专家 下面医生有医元网整理,各个科室整理出一部分专家,后续在补上。 一、上海华山医院特色科室: 1)皮肤科,部分专家 朱敏主任医师/ 副教授 牛皮癣白癜风痤疮湿疹灰指甲皮炎皮肤过敏 擅长:头癣、手足癣、体肢癣、花斑糠疹、甲真菌病等,真菌性皮肤病,带状疱疹、痤疮、银屑病以及白癜风、黄褐斑等色素性皮肤病。 李锋主任医师/ 副教授 湿疹痤疮牛皮癣皮炎皮肤过敏红斑狼疮荨麻疹 擅长:湿疹、皮炎、药疹等过敏性皮肤病,痤疮、银屑病、带状疱疹、皮肤癣病、色素性皮肤病以及红斑狼疮和硬皮病等结缔组织疾病的诊治。 骆肖群主任医师/ 教授 痤疮湿疹白癜风皮炎天疱疮痤疮样皮疹牛皮癣 擅长:治疗痤疮、银屑病、皮炎湿疹、荨麻疹、白癜风、脱发等皮肤病,SLE等结缔组织疾病和自身免疫性的疾病。 项蕾红主任医师/ 教授 白癜风痤疮皮炎湿疹皮肤过敏黄褐斑晕样痣 擅长:白癜风、黄褐斑等色素障碍性疾病;痤疮、面部皮炎等医学美容性皮肤病;湿疹等过敏性疾病的诊治 傅雯雯主任医师/ 教授 白癜风湿疹皮炎黄褐斑荨麻疹牛皮癣瘢痕性脱发
擅长:白癜风、黄褐斑等色素异常性疾病、痤疮、斑秃、湿疹等疾病的诊治。 王月华主任医师/ 教授 扁平疣痤疮寻常疣湿疹皮肤过敏皮炎牛皮癣 擅长:皮肤病、性病、皮肤美容方面的激光、冷冻等物理疗法,并对各种病毒性疣、鲍温样丘疹病、湿疹、痤疮、色素异常、皮肤肿瘤等常见病、疑难杂症的诊疗具有丰富的临床经验。 卢忠主任医师/ 教授 湿疹荨麻疹痤疮白癜风皮炎皮肤过敏牛皮癣 擅长:过敏性皮肤病(皮炎、湿疹、荨麻疹等),痤疮、色素性皮肤病(太田痣、黄褐斑、白癜风等),感染性皮肤病(癣、疣、疱疹等),银屑病、血管瘤、疤痕、多毛的激光医学治疗等 郑志忠主任医师/ 教授 白癜风牛皮癣湿疹痤疮皮炎原发性限局性皮肤... 皮肤过敏 擅长:银屑病、白癜风、痤疮等疾病的诊治,对于胶原性疾病、过敏性疾病等 也有独到的治疗方法 杜荣昌主任医师/ 副教授 脱发斑秃湿疹男性型秃发皮肤过敏痤疮皮炎 擅长:职业皮肤病、化妆品不良反应、湿疹、禿发、毛发疾病。 黄琼主任医师/ 副教授 湿疹白癜风痤疮皮炎荨麻疹牛皮癣皮肤过敏 擅长:湿疹、各类皮炎、痤疮、荨麻疹、白癜风等常见皮肤病及银屑病的诊治、熟悉皮肤病理后皮肤附属器肿瘤的诊断。
作者单位:北京协和医院外科,北京100730 通讯作者:张太平,电子信箱:tpingzhang@yahoo.com 专题笔谈·消化道肿瘤多学科处理 胰腺癌综合诊治 韩显林,张太平,赵玉沛 关键词:胰腺癌;黄疸;胰腺炎 Keywords:pancreatic cancer;jaundice;pancreatitis 文章编号:1005-2194(2012)03-0175-03中图分类号:R735.9文献标志码: A 张太平,教授、博士生导师。现任 北京协和医院基本外科副主任。兼任 中华医学会外科学分会委员兼秘书、外 科手术学组委员兼秘书;中国医师学会 普外科分会委员;担任10余种核心期 刊编委。对胰腺癌、胰腺内分泌肿瘤和 急慢性胰腺炎的外科治疗有较深造诣,发表论文及综述130余篇。 1病历资料 患者女,66岁。主因“皮肤瘙痒、尿色加深、皮肤发黄1个月余,大便颜色变白1周”入院,不伴腹痛、肝区隐痛、恶心、呕吐、食欲下降、消瘦等。入院前查肝功示:总胆红素(TBIL)188.1μmol/L,直接胆红素(DBIL)142.1μmol/L,丙氨酸转氨酶(ALT)516.7U/L,天冬氨酸转氨酶(AST)307.8U/L,谷氨酰转移酶(GGT)644.0U/L,碱性磷酸酶(ALP)708.0U/L;血淀粉酶(AMY)121.0U/L,LIP 133.6U/L;尿BIL+++,UBG(-),BLD++,淀粉酶771.0U/L;红细胞沉降率(ESR)25.0mm/1h,超敏C-反应蛋白(hsCRP)4.3mg/L,铁蛋白641.9μg/L;CA系列(-)。腹部彩超:梗阻性黄疸,肝内外胆管、胆囊、胰管扩张,梗阻部位壶腹部,壶腹占位可能性大;CT示胰头占位病变。以“梗阻性黄疸、胰头占位性质待定”入院。查体示:皮肤明显黄染,双侧巩膜黄染;腹部查体未见明显异常。 患者入院时考虑梗阻性黄疸诊断明确,胰头占位性质不明,胰头癌可能性大,但患者肿瘤标志物无异常,同时多项炎性指标升高,血及尿中淀粉酶升高,不能除外慢性胰腺炎可能,此外,彩超提示壶腹癌可能。拟入院后进一步完善ERCP、PET-CT、超声内镜等检查,行减轻黄疸、保肝治疗,同时复查肿瘤相关指标、腹部彩超,争取明确诊断,检查结果见表1。 表1入院后主要检查汇总 入院后 时间 检查项目结果 第1天CA19-9正常 第3天ERCP造影见胰管下段显影,胰颈段及以上胰管未 显影,胆管选择插管困难,针形刀预切开乳 头约0.5cm,插管未成功。提示:胰管颈段 狭窄 第4天PTCD造影示肝内胆管未见明显扩张,胆总管下端 未见显影,引流成功 第8天PET-CT胰头局部代谢轻度增高,性质待定,必要时 超声内镜穿刺活检 第12天超声内镜 (EUS) 胰腺头体尾肿大,胰管体尾部扩张,胰腺头 部回声减低、欠均匀,未见明显占位,胆管壁 增厚达3.4mm,未见明显肿大淋巴结,胰腺 头部超声引导下穿刺3次,病理回报:穿刺 涂片见增生的导管上皮,未见明确癌细胞 患者复查CA19-9正常,同时结合超声内镜及PET-CT表现考虑自身免疫性胰腺炎可能,遂查IgG4,结果正常(92mg/L)。至此,因患者病情复杂、诊断不明,遂提请我院胰腺会诊中心行病例讨论。 2诊断与治疗 胰腺会诊中心讨论结果:患者胰头存在密度不均的占位,边界不清,但与胰腺癌一般表现不同,其他肿瘤证据不足;病史及影像不支持自身免疫性胰腺炎,但不除外其他类型胰腺炎可能;患者胰管扩张,胰头有梗阻,需手术解除,可手术探查、术中穿 571 2012年3月第32卷第3期中国实用内科杂志
复旦大学附属华山医院是卫生部直属复旦大学(原上海医科大学)附属的一所综合性教学医院。建院于1907年,前身是中国红十字会总院,是上海地区中国人最早创办的医院,1991年重新恢复为中国红十字会直属医院。1992年首批通过国家三级甲等医院评审,目前已成为一所国家高层次的医疗机构,并为全国医疗、预防、教学、科研相结合的技术中心,在国内外享有较高的声誉。 该院设有国家级重点学科10个——神经外科、手外科、神经病学、传染病学、中西医结合临床、泌尿外科、肾病科、心血管科、影像医学和核医学、普外科;国家临床重点专科9个——骨科、重点实验室(手功能重建实验室)、专科护理、重点实验室(抗生素研究所)、检验科、神经外科、手外科、内分泌科、中医科(肺病科);上海市重点学科3个——神经病学、检验医学、传染病学;设有1个WHO研究与培训合作中心、3个卫生部及上海市重点实验室、各类研究所、中心近20个。科研力量雄厚,获国家自然科学基金140余项、“973”首席3项、“863”牵头项目2项、部市级科研项目150余项,发表论文2000余篇,其中SCI论文630篇,获国家科技进步奖二等奖2项,其他省部级奖十余项。拥有27个博士点及博士后流动站、36个硕士点(全覆盖);74名博士生导师、147名硕士生导师,每年培养硕博生近600人,为国家输送大批优秀医学人才。每年主办国家继续教育项目60余项,招收学员及进修生近3000人。 医院注重内涵质量建设,彰显人文关怀,体现“人道、博爱、奉献”的红十字精神,全体华山人正在领导班子的带领下,发扬“敢为人先、甘于奉献”的精神,沿着公益性方向积极投身新一轮医改,坚持内涵建设与品牌拓展并重,向着国际化精品医院的目标大步奋进!
胰腺癌综合诊治指南(2018 版) 中国抗癌协会胰腺癌专业委员会 胰腺癌发病呈快速上升趋势。2017 年xx 癌症协会发布的数据显 示,XX胰腺癌新发病例数男性列第11位、女性列第8位,居恶性肿瘤死亡率第4 位。xx 国家癌症中心最新统计数据也显示,胰腺癌位列xxxx男 性恶性肿瘤发病率的第8位,居XX (XX、XX)人群恶性肿瘤死亡率的第5 位。 胰腺癌的诊治现状不容乐观,但在肿瘤学新理念的推动下临床诊疗水平近年取得明显进步: (1)多学科协作诊疗模式(Multidisciplinary Team MDT得 到xx,由多学科专家根据肿瘤临床及分子生物学特征,结合病人体能状况 制定出个体化治疗方案,贯穿诊疗全程。 (2)高通量测序技术联合系统生物学分析对胰腺癌进行分子分型,同时结合皮下或原位移植瘤动物模型(Patient-Derived Xenograft Model ,PDX模型)开展药物敏感性的临床前研究,为胰腺癌“个体化诊疗”提供线索。 (3)临床试验的开展和多中心跨区域合作为胰腺癌新药研发和治疗方案的优化提供了高级别循证医学证据,为改善病人预后提供参考。 为此,中国抗癌协会胰腺癌专业委员会结合中国国情制定了《胰腺癌综合诊治指南(2018 版)》,以期规范和提高我国胰腺癌诊治水平。
1.胰腺癌的诊断: 胰腺癌起病隐匿,早期症状不典型,常表现为上腹部不适、腰背部痛、消化不良或腹泻等,易与其他消化系统疾病相混淆。病人食欲减退,体重下降,出现症状时大多已属中晚期。 1.1胰腺癌危险因素的筛选: (1)长期吸烟、高脂饮食、体重指数超标、过量饮酒、伴发糖尿病或慢性胰腺炎等是胰腺癌发病的危险因素。 (2)CDKN2ABRCA1/2 PALB2等基因突变被证实与家族性胰腺癌发病密切相关。 1.2实验室检查: (1 )糖类抗原CA19-9 是目前最常用的胰腺癌诊断标记,具有以下临床特征: ①血清CA19-9 > 37 U/ml 作为阳性指标,诊断胰腺癌的灵敏度和特异度分别达到78.2%和82.8%9。 ②约10%胰腺癌病人呈Lewis 抗原阴性,CA 1 9-9不升高,此时需结合其他肿瘤标记物如CA125和/或癌胚抗原(CEA等协助诊断。 ③发现CA19-9 升高者,排除胆道梗阻或胆系感染等因素后则高度怀疑胰腺癌。 (2)血糖变化也与胰腺癌发病或进展有关:
急性胰腺炎诊疗指南(最新版) 急性胰腺炎(acute pancreatitis, AP)是指多种病因引起的胰酶激活,继以胰腺局部炎症反应为主要特征,伴或不伴有其它器官功能改变的疾病。临床上,大多数患者的病程呈自限性;20%?30%患者临床经过凶险。 总体死亡率为5%?10%。 一、术语和定义 根据国际急性胰腺炎专题研讨会制定的急性胰腺炎分级分类系统 (1992年,美国亚特兰大)和世界胃肠病大会颁布的急性胰腺炎处理指南(2002年,泰国曼谷), 结合我国具体情况,规定有关急性胰腺炎术语和定义,旨对临床和科研工作起指导作用,并规范该领域学术用词。 (一)临床用术语 急性胰腺炎(acute pancreatitis, AP)临床上表现为急性、持续性腹痛(偶无腹痛),血清淀粉酶活性增咼大/等于正常值上限3倍,影像学提示胰腺有/无形态改变,排除其它疾病者。可有/无其它器官功能障碍。少数病例血清淀粉酶活性正常或轻度增高。 轻症急性胰腺炎(mild acute pancreatitis,MAP)具备急性胰腺炎的临床表现和生化改变,而 无器官功能障碍或局部并发症,对液体补充治疗反应良好。Ranson评分< 3,或APACHE- n评分< 8,或CT 分级为A、B、C。重症急性胰腺炎(severe acute pancreatitis, SAP)具备急性胰腺炎的临床表现和生化改变,且具下列之一者:局部并发症(胰腺坏死,假性囊肿,胰腺脓肿);器官衰竭;Ranson评分 > 3; APACHE- n评分 > 8; CT分级为D、E。建议:(1)对临床上SAP患者中病情极其凶险者冠名为:早发性重症急性胰腺炎(early severe acute pancreatitis, ESAP)。其定义为:SAP患者发病后72 h内出现下列之一者:肾功能衰竭(血清Cr > 2.0 mg/dL)、呼吸衰竭(PaO2 < 60 mmHg)、休克(收缩压w 80 mmHg ,持续15 min)、凝血功能障碍(PT < 70%、和/或APTT>45 秒)、败血症(T>38.5 C、WBC > 16.0 X 109/L、BE w 4 mmol/L,持续48 h,血/抽取物细菌培养阳性)、全身炎症反应综合征(SIRS)(T >38.5 C、WBC > 12.0 X 109/L、BE w 2.5mmol/L,持续48 h,血/抽取物细菌培养阴性);(2)临床上不使用病理性诊断名词“急性水肿性胰腺炎”或“急性坏死性胰腺炎”,除非有病理检查结果。临床上废弃“急性出血坏死性胰腺炎”“急性出血性胰腺炎”,“急性胰腺蜂窝炎”等名称;(3)临床上急性胰腺炎诊断应包括病因诊断、分级诊断、并发症诊断,例如:急性胰腺炎(胆源性、重型、ARDS),急性胰腺炎(胆源性、轻型);(4)急性胰腺炎临床分级诊断:如仅临床用,可应用Ranson's标准或CT分级;临床科研用,须同时满足APACHE- n积分和CT分级。 (二)其它术语 急性液体积聚(acute fluid collection)发生于病程早期,胰腺内或胰周或胰腺远隔间隙液体积 聚,并缺乏完整包膜。 胰腺坏死(pancreatic necrosis)增强CT检查提示无生命力的胰腺组织或胰周脂肪组织。假性囊肿(pseudocyst)有完整非上皮性包膜包裹的液体积聚,内含胰腺分泌物、肉芽组织、纤维组织等。多发生于急性胰腺炎起病4周以后。 腺脓肿(pancreatic abscess)胰腺内或胰周的脓液积聚,外周为纤维囊壁。 二、急性胰腺炎病因 急性胰腺炎的病因较多,且存在地区差异。在确诊急性胰腺炎基础上,应尽可能明确其病因, 并努力去除病因,以防复发。 (一)常见病因 胆石症(包括胆道微结石)、酒精、高脂血症。 (二)其他病因
胰腺癌综合诊治指南胰腺癌综合诊治指南(2018 版) 中国抗癌协会胰腺癌专业委员会胰腺癌发病呈快速上升趋势.2017年美国癌症协会发布的数据显示,美国胰腺癌新发病例数男性列第11位、女性列第8位,居恶性肿瘤死亡率第4位.中国国家癌症中心最新统计数据也显示,胰腺癌位列中国城市男性恶性肿瘤发病率的第8位,居大城市(北京、上海)人群恶性肿瘤死亡率的第5位. ...感谢聆听... 胰腺癌的诊治现状不容乐观,但在肿瘤学新理念的推动下临床诊疗水平近年取得明显进步: (1)多学科协作诊疗模式(Multidisciplina ry Team,MDT)得到普及,由多学科专家根据肿瘤临床及分子生物学特征,结合病人体能状况制定出个体化治疗方案,贯穿诊疗全程. (2)高通量测序技术联合系统生物学分析对胰腺癌进行分子分型,同时结合皮下或原位移植瘤动物模型(Patient—Derived Xenograft Mod
el,PDX模型)开展药物敏感性的临床前研究,为胰腺癌“个体化诊疗"提供线索。 (3)临床试验的开展和多中心跨区域合作为胰腺癌新药研发和治疗方案的优化提供了高级别循证医学证据,为改善病人预后提供参考。 为此,中国抗癌协会胰腺癌专业委员会结合中国国情制定了《胰腺癌综合诊治指南(2018版)》,以期规范和提高我国胰腺癌诊治水平。 1.胰腺癌的诊断: 胰腺癌起病隐匿,早期症状不典型,常表现为上腹部不适、腰背部痛、消化不良或腹泻等,易与其他消化系统疾病相混淆。病人食欲减退,体重下降,出现症状时大多已属中晚期. 1.1胰腺癌危险因素的筛选: (1)长期吸烟、高脂饮食、体重指数超标、过量饮酒、伴发糖尿病或慢性胰腺炎等是胰腺癌发病的危险因素。 (2)CDKN2A、BRCA1/2、PALB2等基因突变被证实与家族性胰腺癌发病密切相关。 1。2实验室检查: (1)糖类抗原CA19-9是目前最常用的胰腺癌诊断标记,具有以下临床特征:
PET/CT在淋巴瘤中的应用 复旦大学附属华山医院PET中心华逢春 上个世纪九十年代初期(1990-1991年),随着PET从学院性研究步入临床研究阶段并进行了第一例肿瘤全身显像;1997年美国食品和药品管理局(food and drug administration, FDA)批准了氟?18标记的脱氧葡萄糖(FDG)的临床应用;1999年美国健康卫生财政管理局(Health care financing administration, HCFA )将霍奇金淋巴瘤(Hodgkin lymphoma , HL )和非霍奇金淋巴瘤(non-Hodgkin lymphoma, NHL)的诊断、分期及再分期的1S F-FDG PET检查费用纳入医疗保险可支付部分,2000年3月FDA批准了 FDG PET运用于肿瘤及怀疑肿瘤的病人,揭开了 FDG PET在肿瘤学以及血液病肿瘤的临床应用。2001 年PET/CT的临床应用,加速了 PET肿瘤学的基础研究和临床研究进程。 本章以淋巴瘤为主,结合美国国立癌症综合网络(National Comprehensive Cancer Network, NCCN)淋巴瘤临床实践指南的变化说明PET及PET/CT在血液病中的应用价值及前景。 1. PET在淋巴瘤中的应用NCCN变更曲 2007年版NCCN的NHL临床实践指南中,当怀疑NHL发生组织学转化时,选用PET扫描或者在无法做PET时用67Ga加倍剂量的延迟显像扫描(二维和SPECT 代替),就是弥漫大B细胞淋巴瘤(DLBCL) PET也是非必要的,只是在某些情况下推荐应用的;而2009年版中用PET/CT取代了 PET,取消了对67Ga 及SPECT的认可;由于采用FDG PET检查结果,使重新修订的疗效评价标准删除了既往不确定的完全缓解(complete remission uncertain, CRu),根据这部分病例的残余组织FDG的摄取与否,相应地归入部分缓解或完全缓解标准内。 在2009年版NCCN中,将NHL的亚型是否需要行PET (/CT)检查分为3 个层次,如下: 对所选病例PET/CT有价值型:滤泡型淋巴瘤(1?2级),但当考虑疾病进展时应该行组织活检或者FDGPET;胃外MALT淋巴瘤(结外边缘带B细胞淋巴瘤);淋巴结边缘带淋巴瘤;脾边缘带淋巴瘤;外周T细胞淋巴瘤(非皮肤型), 治疗结束后PET/CT评价疗效及随访;蕈样霉菌病及赛塞里综合征(Mycosis Fungoides/Sezary Syndrome), T2期以上、大细胞转化型或亲毛囊性罩样霉菌病,有肿大淋巴结或实验室检查异常者。 在特定惜况下PET/CT有价值型:套细胞淋巴瘤;原发皮肤B细胞淋巴瘤。 PET/CT必须检查型:弥漫大B细胞淋巴瘤,治疗前,治疗结束后PET/CT 阳性者改变治疗方案前需要活检,I期及I【期在放疗结束至少8周后(最佳时间尚不清楚)行PET/CT:III期及IV期在化疗3-4疗程后复查PET/CT,所有治疗结束后再次PET/CT,如果阳性需要更改治疗方案需要再次活检。艾滋病相关的B 细胞淋巴瘤。 2009年版NCCN中,HL的诊断PET/CT完全取代了PET,且已行PET/CT 后相应部位不需再行诊断性CT检查。PET的疗效评价部分取消了CRuo PET可用于分期、再分期以及随访HL。标准化疗2?4疗程中PET检查是预后的敬感指标,且是评价ABVD化疗方案很好的独立预后因素。 2008年版原发性中枢神经系统肿瘤NCCN临床指南中,原发性神经系统的淋
最新整理在复旦大学附属肿瘤医院肝外科进修心得体 会 非常感谢医院领导让我到xxxx市复旦大学附属肿瘤医院肝外科进修,特别是xxxx“组团式”第二批援藏专家龙子雯的亲切关怀下,在进修期间我的生活、学习等各方面开通了绿色通道,我知道这是领导对我的关怀与信任并寄予了我殷切的期望。这次进修是我来之不易的学习机会,也是对自身的一次挑战。进修时我带着明确的学习目的,时刻牢记领导对我的嘱咐,学到了先进的临床理念和技术。通过三个月的进修学习,使自己开阔了视野,拓展了思路,提高了业务技能。总结这近三个月的学习,xxxx市附属肿瘤医院给我留下深刻的印象。这里的工作节奏快而有序,人员职责明确,学习气氛浓厚。 通过在肝外科的系统学习,进一步了解了肝脏外科的基础知识、最新的诊疗技术,全面熟练掌握肝脏外科常见病、多发病的诊断治疗,肝外科就诊的患者95%是肝癌,其中大多数是肝细胞性肝癌,其次是转移性肝癌,同时也有胆管细胞性肝癌,根据情况决定治疗方案;熟悉了左半干切除及肝段切除手术的操作过程,基本了解右半肝切除、腹腔镜下肝左外叶切除以及B超引导下的射频消融等操作要领。 他们科室在王鲁主任的带领下,每天七点半准时早交班、查房,查看术后病人的恢复情况、术后并发症的处理、肿瘤病人术后综合治疗以及随访等方面详细讲解,同时对新入病人一一进行术前评估和术前讨论决定手术方式,查房时感觉气氛和谐,讲求实事求是、重视循证医学证据,很多原则性的问题已达成共识,利用最佳的治疗手段造福肿瘤患者。王鲁主任每周一、四上专家门诊,要求我跟他上门诊看病人,嘱咐我外科医生不仅靠检查结果来诊断,而且也要会看影像学片子,他仔细阅片并认真讲解,分析可能诊断,进一步检查及治疗方案,这样
NCCN胰腺癌外科治疗指南解读 张太平,肖剑春,赵玉沛 (中国医学科学院北京协和医院外科,北京100730) 胰腺癌是一种恶性程度极高的消化系统肿瘤,其发病率在全球范围内逐年上升。2009年美国胰腺癌新发病例数42470例,死亡病例数35240例,在恶性肿瘤死亡率中居第四位,5年生存率<5%[1]。我国胰腺癌发病率也有逐年增长的趋势。根治性手术切除是胰腺癌综合治疗的核心,也是胰腺癌患者获得长期生存的唯一希望,目前胰腺癌根治术后5年生存率可达15%~25%。近年来大的医疗中心胰头十二指肠切除术的死亡率已经<5%[2],胰腺癌的外科治疗取得了一定的进展,本文结合最新的NCCN指南,就其外科治疗的关键问题加以讨论,以期进一步规范胰腺癌的外科治疗。 1根治性手术可切除性标准 根治性手术切除是延长胰腺癌患者生存时间的最有效治疗方式,然而胰腺癌发病隐蔽、进展快、恶性度高、早期诊断率低,80%以上的患者在诊断时已经无法接受根治性手术[3]。因此术前评估肿瘤范围及可切除性极为重要,近来有meta分析指出多排螺旋三维重建CT预测肿瘤可切除性的准确率在52%~96%,不可切除的准确率为90%~100%,是评估胰腺癌术前可切除性的最佳方法[4],除此之外超声内镜、PET、腹腔镜、腹腔镜超声等也是胰腺癌可切除性评估的重要方法。2009年胰腺癌NCCN 指南中定义可切除性胰腺癌为:肿瘤无远处转移;与腹腔干和肠系膜上动脉(SMA)周围有清晰的脂肪层;且肠系膜上静脉(SMV)/门静脉清晰可见。将不可切除的胰腺癌分别定义为:1胰头癌:肿瘤有远处转移、围绕SMA大于180度、侵犯腹腔干(任何度数)、SMV/门静脉闭塞且无法重建或者肿瘤侵犯围绕腹主动脉;2胰体癌:肿瘤有远处转移、围绕SMA或腹腔干大于180度、SMV/门静脉闭塞且无法重建或者侵犯腹主动脉;3胰尾癌:肿瘤有远处或者转移围绕SMA或腹腔干大于180度;4淋巴结状态:淋巴结转移范围超出手术所能切除范围。[5]国内在2007版胰腺癌诊治指南中对胰腺癌可切除性标准也有相应定义。[6]然而目前并无一致公认的胰腺癌可切除标准,在实际工作中上述判断还受其它因素如影像学检查的准确率、术者的经验及手术团队的专业性等影响,尽管如此能否获得R0切除应是胰腺癌可切除性评估的重点。 2可能切除性胰腺癌 在可切除和不可切除胰腺癌之间存在“灰色地带”即可能切除性胰腺癌。[7]2009年胰腺癌NCCN 指南定义可能切除性胰腺癌为:严重的单侧或双侧的SMV/门静脉侵犯;肿瘤围绕SMA小于180度;肿瘤围绕或包裹肝动脉,但可以重建;SMV闭塞,但受累部分很短可以重建。[5]可能切除性胰腺癌成功进行R0切除风险较大,因此术前应先接受包括全身化疗和放化疗的新辅助治疗后再评估其可切除性,决定患者下一步治疗方案。M.D.Anderson癌症中心回顾分析了该中心1999年至2006年中160例诊断为可能切除的胰腺癌患者,其中125例进行了新辅助治疗。经过可切除性再评估,66例进行了根治性手术其中62例患者获得了R0切除。手术患者中位生存期40月,非手术患者中位生存期13月两者具有统计学差异(P<0.001)。[8]该中心还通过非随机Ⅱ期临床实验发现新辅助治疗增加了胰腺癌的R0切除率[9]。有meta分析(总结1966-2009年111项临床研究共4394例患者)显示经新辅助治疗大约1/3可能切除患者可以获得根治性手术切除,术后患者生存时间和可切除患者无差异。[10]由此可见血管受累并非胰腺癌手术的绝对禁忌症,临床中应重视可能切除的胰腺癌患者,积极进行新辅助治疗以期获得R0切除。然而目前新辅助治疗的具体疗程和方案还并未统一[11-13]因此还期待更多临床研究。 3是否术前胆道引流 大约70%胰头癌患者以梗阻性黄疸为首发症状[19],有研究认为黄疸增加了手术的并发症因此建议术前经皮穿刺或者内镜下进行胆道引流。[14-16]然而这一观点备受争论,有meta分析认为术前减黄反而增加了手术并发症并且延长了患者住院时间增加了住院费用。[17-18]但限于这些分析所基于的临床研究严谨性有待提高,所以结果的可信度受到置疑。近来新英格兰杂志发表了一篇多中心前瞻性随
2009年第二版 胃癌诊治指南 复旦大学附属肿瘤医院胃癌多学科综合治疗组制订 2009年第二版
2009年第二版 复旦大学附属肿瘤医院胃癌多学科综合治疗组成员 外科: 王亚农师英强周烨朱惠燕傅红吴江宏赵广法杜春燕蔡宏徐宇龙子雯 内科: 李进王碧芸 印季良陈治宇 王佳蕾罗志国 朱晓东吕方芳 郭伟剑 首席专家:李进 副首席专家:王亚农 影像: 彭卫军 许玲辉 内镜: 沈俊 张召珍 放疗科:病理: 章真李桂超杜祥盛伟琪
2009年 第二版 第一部分 诊断与评估 第二部分 手 ·评估: ·病史及体检 ·血常规 ·CEA/CA19-9 ·血生化全套 ·腹部增强 CT ·盆腔增强 CT/超声(女性) ·胸部CT ·GI ·内窥镜检查(推荐超声胃镜) ·PET/CT 扫描(复发转移可能者推荐) 局限性 (M0) 身体状况良好, 肿瘤可以切除 身体状况良好, 肿瘤无法切除 身体状况差 IV 期(M1) 内 科 治 疗 根治性 手术治疗 身体状况良好, 肿瘤可以切除 身体状况差, 肿瘤无法切除 内 科 治 疗
2009年第二版 第二部分手术治疗原则 根治术前评估: 对T3-4患者,建议多学科讨论确定手术或新辅助治疗。有梗阻出血倾向建议手术。腹腔镜可用于评价是否有腹膜播散情况,以决定是否适合根治性手术。手术方式: ·上1/3:(包括贲门):根据情况选用近端胃大部切除或全胃切除。 ·中1/3:根据肿块大小和位置行近端、远端或全胃切除。 ·下1/3:(包括胃窦):首选根治性远端胃大部切除。 ·脾脏、胰体尾及联合脏器切除:脾门淋巴结转、胰体尾及结肠受累,酌情联合脏器切除。推荐留空肠营养管。 ·建议切除的近端切缘应距肿瘤边缘5cm,贲门癌食道切缘>3cm,切缘可疑者,应术中切缘冰冻病理检查。 ·切缘有3种情况: R0:切缘阴性; R1:切缘镜下阳性;